Les maladies infectieuses sexuellement transmissibles sont un groupe de pathologies vénéréologiques dont la principale voie de transmission est le contact sexuel non protégé. Les MST sont des entités nosologiques cliniquement hétérogènes, très contagieuses, c'est-à-dire infectieuses, et constituent donc un danger direct pour la santé humaine.
Quelles infections sont sexuellement transmissibles
 L'Organisation mondiale de la santé classe les MST comme suit ::
L'Organisation mondiale de la santé classe les MST comme suit ::
- Infections sexuellement transmissibles typiques
- lymphogranulomatose (forme inguinale);
- type granulome vénérien.
- Autres MST:
- qui affectent principalement les organes du système reproducteur :
- shigellose urogénitale (survient chez les personnes ayant des rapports sexuels homosexuels) ;
- trichomonase;
- lésions candidoses des organes génitaux, se manifestant par une balanoposthite et une vulvovaginite;
- la gardnerellose;
- gale;
- taches plates (pédiculose pubienne);
- molluscum contagiosum.
- qui affectent principalement d’autres organes et systèmes :
- sepsis néonatal;
- Giardia;
- SIDA;
- amibiase (typique pour les personnes ayant des contacts homosexuels).
La principale différence entre tout représentant d'une MST est sa grande susceptibilité aux changements des conditions environnementales. Pour qu'une infection se produise, il doit y avoir un contact direct entre une personne malade et une personne en bonne santé, et dans certains cas, il ne s'agit pas nécessairement d'un rapport sexuel ; un contact domestique sera suffisant, comme par exemple dans le cas d'une maladie virale. Le danger augmente en présence de défauts d'intégrité des muqueuses et de la peau, qui sont les portes d'entrée de toute infection. Le risque de contracter une MST augmente considérablement lors des rapports anaux, de l'utilisation de produits d'hygiène personnelle générale et de jouets sexuels. note: Presque toutes les maladies sexuellement transmissibles virales et bactériennes pénètrent la barrière placentaire, c'est-à-dire qu'elles se transmettent au fœtus in utero et perturbent son développement physiologique. Parfois, les conséquences d'une telle infection n'apparaissent que plusieurs années après la naissance de l'enfant sous la forme de dysfonctionnements du cœur, du foie, des reins et de troubles du développement. Concernant le type d'agent pathogène, les maladies sexuellement transmissibles sont:
Les raisons suivantes sont identifiées qui contribuent à la propagation des MST ::
- des contacts familiaux très étroits ;
- les relations sexuelles non protégées, qui incluent également les relations sexuelles anales et orales ;
- utilisation de serviettes communes ;
- non-respect des règles nécessaires à la stérilisation des instruments (les maladies sont transmises par des instruments contaminés dans les établissements médicaux, dentaires, de cosmétologie, ainsi que dans les salons de manucure et de tatouage) ;
- procédure de transfusion de sang et de ses éléments;
- administration parentérale de médicaments;
- transplantation d'organes et de tissus.
MST : symptômes
Le tableau clinique des maladies sexuellement transmissibles est légèrement différent, mais, en général, il existe un certain nombre de signes caractéristiques de presque chacune d'entre elles :
- faiblesse excessive;
- écoulement purulent ou muqueux de l'urètre;
- urine trouble;
- brûlures et démangeaisons dans la région génitale;
- ganglions lymphatiques hypertrophiés dans l'aine;
- inconfort pendant les rapports sexuels et la miction;
- ulcères et ulcères à l'aine, sur les organes génitaux externes;
Pour d’autres organes, des symptômes peuvent apparaître selon le type d’infection qui affecte d’autres systèmes. Par exemple, le foie souffre d'hépatite, les os sont touchés dans les derniers stades de la syphilis et la chlamydia peut affecter les articulations.
Symptômes des maladies sexuellement transmissibles chez les femmes
La présence de certains symptômes des MST chez la femme s'explique par les caractéristiques de leur physiologie. Les signes suivants devraient alerter une femme et devenir un motif de visite d'urgence chez le gynécologue:
- douleur et sensation de sécheresse pendant les rapports sexuels ;
- hypertrophie unique ou groupée des ganglions lymphatiques;
- dysménorrhée (perturbations du cycle menstruel normal) ;
- douleur et écoulement de l'anus;
- démangeaisons dans la région périnéale;
- irritation anale;
- éruption cutanée sur les lèvres ou autour de l'anus, de la bouche ou du corps ;
- pertes vaginales inhabituelles (vertes, mousseuses, malodorantes, sanglantes) ;
- envie douloureuse fréquente d'uriner;
- gonflement de la vulve.
Maladies sexuellement transmissibles chez l'homme : symptômes
Vous pouvez suspecter une MST chez l’homme sur la base des signes suivants ::
- sang dans le sperme;
- envie fréquente et douloureuse d'uriner;
- fièvre légère (pas dans toutes les maladies) ;
- problèmes d'éjaculation normale;
- douleur dans le scrotum;
- écoulement de l'urètre (blanc, purulent, muqueux, odorant);
- divers types d'éruptions cutanées sur la tête du pénis, sur le pénis lui-même et autour de lui.
Important: La plupart des pathologies sexuellement transmissibles sont asymptomatiques. Il est très important de consulter un médecin immédiatement après l’apparition des premiers symptômes afin de prévenir la progression et les complications.
Diagnostique
 En cas de signes suspects au niveau des organes génitaux, notamment après un rapport sexuel non protégé, vous devez consulter un médecin le plus tôt possible. Dans ce cas, l'automédication est lourde de complications et de conséquences graves. Parfois, les symptômes d'une MST disparaissent quelque temps après leur apparition, le patient pense qu'il est en bonne santé et tout s'en va tout seul. Mais cela signifie seulement que la maladie est passée sous une forme latente, c'est-à-dire cachée, et continue de circuler dans le corps. Important: Si vous détectez des symptômes suspects, vous devez en informer votre partenaire sexuel et vous soumettre à un examen avec lui etfaites-vous tester pour les MST. Le schéma de diagnostic comprend les points suivants:
En cas de signes suspects au niveau des organes génitaux, notamment après un rapport sexuel non protégé, vous devez consulter un médecin le plus tôt possible. Dans ce cas, l'automédication est lourde de complications et de conséquences graves. Parfois, les symptômes d'une MST disparaissent quelque temps après leur apparition, le patient pense qu'il est en bonne santé et tout s'en va tout seul. Mais cela signifie seulement que la maladie est passée sous une forme latente, c'est-à-dire cachée, et continue de circuler dans le corps. Important: Si vous détectez des symptômes suspects, vous devez en informer votre partenaire sexuel et vous soumettre à un examen avec lui etfaites-vous tester pour les MST. Le schéma de diagnostic comprend les points suivants:
- Enquête. Le médecin recueille auprès du patient un historique détaillé de la maladie, il s'enquiert des plaintes, depuis combien de temps elles sont apparues et leur gravité. Habituellement, un patient ayant déjà consulté un médecin présente divers types d'éléments (ulcères, éruptions cutanées, érosions) sur la peau et les muqueuses des organes génitaux, des douleurs, des brûlures, des démangeaisons en urinant. Il est également important de connaître le nombre de partenaires sexuels, les antécédents de maladies sexuellement transmissibles, les méthodes contraceptives utilisées et s'il y a eu des contacts sexuels non protégés. Une femme subit un examen gynécologique obligatoire, et un homme un examen urologique, au cours duquel un spécialiste détecte les symptômes objectifs d'une MST. En cas de besoin, il est également possible de consulter un dermatovénérologue.
- Recherche en laboratoire. Ils constituent la base de la confirmation du diagnostic. Le dépistage des infections sexuellement transmissibles consiste à examiner le sang et d'autres fluides biologiques du patient.
En particulier, les méthodes de diagnostic suivantes sont utilisées :

Traitement des infections sexuellement transmissibles
Un traitement approprié est toujours prescrit uniquement par le médecin traitant sur la base des résultats des tests. En fonction de l'agent pathogène identifié, un schéma thérapeutique est établi.  La plupart des maladies peuvent être traitées avec succès, mais certaines sont considérées comme incurables.:
La plupart des maladies peuvent être traitées avec succès, mais certaines sont considérées comme incurables.:
- hépatite C;
- herpès types 1 et 2 ;
Dans le même temps, le traitement d’entretien permet d’éliminer les symptômes et d’atténuer l’état du patient. Parmi les médicaments prescrits par un médecin, les groupes de médicaments suivants peuvent être utilisés :
- activer la réponse immunitaire du corps ;
- antiviral, permettant d'accélérer la rémission lorsque l'infection virale entre en phase de latence ;
- les hépatoprotecteurs sont utilisés pour soutenir le foie en cas de lésions graves ;
- les glycosides cardiaques soutiennent le fonctionnement du muscle cardiaque ;
- les complexes de vitamines et de minéraux font partie de la thérapie générale de renforcement ;
Notre expert - gynécologue Marina Vedeleeva.
Trente dangereux
Le sujet est très prosaïque : les maladies sexuellement transmissibles (MST). Presque chacun d’entre nous les a rencontrés en personne au moins une fois dans sa vie. À propos, il y en a plus de 30 : de l'infection mortelle par le VIH à la chlamydia banale, qui, soit dit en passant, ne peut pas non plus être qualifiée d'anodine. De plus, en termes de prévalence en Russie, elle occupe la deuxième place après la grippe.
Bien sûr, la plupart des MST sont curables, mais pas toutes. Par exemple, vous ne pourrez jamais vous débarrasser de l'herpès génital - le traitement ne fait qu'adoucir l'évolution de la maladie et réduit la fréquence et la gravité des rechutes. Seuls les moins de 25 ans ont une chance de se débarrasser définitivement du VPH. Plus tard, il ne sera pas possible de détruire le virus ; le but du traitement est d'éliminer les modifications dans les tissus affectés par le virus. À propos, on pense que le virus du papillome humain peut provoquer le cancer du col de l'utérus, du vagin, de la vulve et du pénis. Le virus de l'herpès génital affecte également les spermatozoïdes et si une femme en est infectée pendant la grossesse, il peut provoquer de graves maladies congénitales du fœtus.
Le traitement ne réussira que s’il est commencé sans délai et terminé. Comment repérer les premiers signaux de danger ?
L'alarme est déclarée !
Il existe sept signes principaux, si vous les trouvez, vous ne devez pas tarder à consulter un médecin.
Démangeaisons et brûlures dans la zone intime.
Rougeur dans la région génitale et dans l'anus, parfois - ulcères, cloques, boutons.
Écoulement des organes génitaux, odeur.
Mictions fréquentes et douloureuses.
Ganglions lymphatiques hypertrophiés, en particulier dans la région de l'aine.
Chez la femme - douleur dans le bas de l'abdomen, dans le vagin.
Inconfort lors des rapports sexuels.
Cependant, par exemple, la syphilis ou la chlamydia peuvent apparaître plusieurs semaines après l'infection, et parfois les MST peuvent généralement rester latentes pendant une longue période, devenant chroniques.
Apprenons à mieux nous connaître
Chlamydia
Symptômes. 1 à 4 semaines après l'infection, les patients développent des écoulements purulents, des mictions douloureuses, ainsi que des douleurs dans le bas de l'abdomen, le bas du dos, des saignements entre les menstruations chez la femme et des douleurs au scrotum et au périnée chez l'homme.
Pourquoi est-ce dangereux ? Chez la femme, elle peut entraîner une inflammation des trompes de Fallope, du col de l'utérus, des pathologies de la grossesse et de l'accouchement, des maladies du foie, de la rate ; chez les hommes - à une inflammation de l'épididyme, de la prostate, de la vessie et à une altération de la puissance. Les nouveau-nés peuvent développer une conjonctivite, des lésions nasopharyngées et une pneumonie.
Trichomonase
Symptômes. Ils peuvent apparaître 4 à 21 jours après l’infection, parfois plus tard. Les femmes ressentent d'abondantes pertes mousseuses de couleur blanche ou vert jaunâtre avec une odeur âcre, provoquant de graves démangeaisons et une irritation des organes génitaux, ainsi que des douleurs, des brûlures pendant la miction et des douleurs pendant les rapports sexuels. Les hommes ressentent une sensation de brûlure en urinant, un écoulement mucopurulent de l'urètre. Cependant, cette maladie est souvent asymptomatique.
Pourquoi est-ce dangereux ? Chez la femme, le col de l'utérus et la couche interne de l'utérus, les trompes de Fallope, les ovaires et les voies urinaires sont touchés. L’infection peut même provoquer une péritonite ! Chez l'homme, la prostate, les testicules et leurs appendices ainsi que les voies urinaires sont touchés.
Mycoplasmose (chez l'homme - uréeplasmose)
Symptômes. Elle peut se manifester 3 jours après l'infection, voire un mois plus tard, et se manifester par des démangeaisons et un inconfort dans la région génitale, de rares écoulements transparents et une miction douloureuse.
Pourquoi est-ce dangereux ? Une complication courante de la trichomonase chez la femme est l'inflammation des organes génitaux chez l'homme, un trouble de la spermatogenèse.
Blennorragie
Symptômes. 3 à 7 jours après l'infection, les femmes présentent des pertes vaginales jaunâtres-verdâtres, des mictions fréquentes et douloureuses, des douleurs dans le bas de l'abdomen et parfois des pertes sanglantes. Cependant, chez la plupart de la gent féminine, la maladie reste longtemps inaperçue. Les hommes ressentent des douleurs et des brûlures en urinant, un écoulement purulent jaunâtre-verdâtre de l'urètre.
Pourquoi est-ce dangereux ? Chez la femme, l'urètre, le vagin, l'anus, l'utérus, les ovaires et les trompes de Fallope sont touchés. Chez les hommes, les organes génitaux internes développent une inflammation chronique de l'épididyme, des vésicules séminales et de la prostate, qui menace l'impuissance et l'infertilité.
Syphilis
Symptômes. La période d'incubation de la maladie est de 3 à 6 semaines. Le premier signe est un ulcère o forme ronde(chancre). Chez la femme, il vit sur les lèvres ou la muqueuse vaginale (parfois dans l'anus, dans la bouche, sur les lèvres), chez l'homme - sur le pénis ou le scrotum. En soi, il est indolore, mais une semaine ou deux après son apparition, les ganglions lymphatiques les plus proches grossissent. C'est le moment de commencer le traitement ! Il s’agit du premier stade de la maladie, lorsque tout est encore réversible. 2 à 4 mois après l'infection, la deuxième étape se développe - une éruption cutanée « se propage » dans tout le corps, une température élevée apparaît, mal de tête, presque tous les ganglions lymphatiques sont hypertrophiés. Chez certains patients, les cheveux tombent sur la tête et de larges condylomes se développent sur les organes génitaux et dans l'anus.
Pourquoi est-ce dangereux ? Cette maladie est appelée mort lente : si elle n'est pas complètement traitée à temps, de graves problèmes surviennent au niveau du système musculo-squelettique, des changements irréversibles se produisent dans les organes internes et le système nerveux - commence la troisième étape de la maladie, au cours de laquelle environ un quart des patients meurent.
Oubliez Internet !
Vous avez remarqué que quelque chose ne va pas ? Il est préférable de jouer la sécurité et de se dépêcher de consulter un médecin plutôt que de rechercher des symptômes et des méthodes de traitement sur Internet.
Comment les MST sont-elles diagnostiquées ? D’abord un examen par un médecin, puis des tests et des études. La méthode la plus moderne de diagnostic de l'ADN : PCR (réaction en chaîne par polymérase). Pour l'examen, des grattages sont prélevés sur l'urètre, le vagin et le col de l'utérus.
Les médecins utilisent également la méthode ELISA (le sang est prélevé dans une veine ou un grattage est effectué et la présence d'anticorps contre les MST est déterminée), la bactérioscopie (détecte le plus souvent les gonocoques et les trichomonas) et de nombreuses autres méthodes de diagnostic.
Les MST sont traitées avec des médicaments antibactériens, ainsi que par des procédures locales (lavage de l'urètre chez l'homme, désinfection du vagin chez la femme et autres procédures). À la fin du traitement, vous devez subir un examen de suivi - passer plusieurs tests pour vous assurer qu'il n'y a pas d'infection dans le corps.
Comment se protéger ?
L’autodéfense classique contre les MST est le préservatif. Haute qualité et correctement dimensionné.
La prévention médicamenteuse d'urgence est également utilisée - une dose unique ou une injection de médicaments antibactériens, qui ne peuvent être prescrites que par un dermatovénérologue. La procédure aide à prévenir la gonorrhée, la chlamydia, l'uréeplasmose, la mycoplasmose, la syphilis et la trichomonase. Mais cette méthode ne peut pas être utilisée souvent.
Mais quant aux douches vaginales après un rapport sexuel avec des gels spéciaux ou des antiseptiques contenant du chlore, la plupart des experts estiment que cela ne réduit pas le risque d'infection.
Les maladies inflammatoires des organes génitaux masculins sont particulièrement dangereuses en raison de leurs complications. Donc dans dans ce cas il est très important de commencer le traitement à temps
1. Vessie ; 2. Sein ; 3. Prostate ; 4. Urètre
Urétrite
Urétrite est une inflammation de l'urètre (urètre) causée par des dommages à sa paroi par divers types de bactéries et de virus.
L'urétrite survient toujours dans le contexte d'une diminution de l'activité des facteurs de protection. Dans la vie de tous les jours, l'urètre, comme tous nos systèmes et organes, est constamment en contact avec des agents infectieux ; les germes y pénètrent par la peau, par les intestins, par le sang et également lors des rapports sexuels. Pour le moment, le système immunitaire y fait face, mais dès que les mécanismes de défense échouent, une inflammation se produit.
Types d'urétrite
Urétrite spécifique causée par des agents pathogènes d'IST (tréponome, gonocoque, chlamydia, trichomonas, mycoplasme, ureaplasma, moins fréquemment - gardnerella, ainsi que divers virus). Se développe généralement après un contact sexuel non protégé avec un partenaire infecté.
Urétrite non spécifique causée par une microflore opportuniste (streptocoques, staphylocoques, E. coli, champignons). L'infection survient également à la suite d'un rapport sexuel, le plus souvent lors d'une relation anale sans préservatif ou lors d'une relation vaginale classique avec un partenaire souffrant de dysbiose vaginale. Initialement, un homme développe une balanoposthite, puis une urétrite.
Facteurs de risque
- Hypothermie (unique et permanente)
- Blessure au pénis
- Maladie de lithiase urinaire
- Activité physique intense
- Vie sexuelle irrégulière
- Maladies inflammatoires chroniques
- Problèmes digestifs (constipation et diarrhée)
- Complications après la chirurgie
Symptômes de l'urétrite
Les principaux symptômes de l’urétrite sont des douleurs, des picotements, des brûlures, des démangeaisons et un inconfort lors de la miction. Dans ce cas, une gêne peut survenir à la fois au niveau de la tête et de l'urètre ou du périnée, mais elle est toujours associée à la miction.
Un autre symptôme important de la maladie est l'écoulement pathologique de l'urètre. Normalement, de l'urine, du sperme et du lubrifiant en sont libérés (lors de l'excitation sexuelle). Le saignement de l'urètre se produit lorsqu'il est blessé. Le plus souvent, cela se produit lors du passage de calculs ou de sable du rein, ainsi qu'en raison de la progression d'une urétrite érosive (ulcéreuse) avancée. Chez l'homme, à la suite d'une abstinence sexuelle prolongée, les sécrétions prostatiques peuvent être libérées spontanément lors des selles ou lors de l'excitation sexuelle.
Urétrite aiguë et chronique
Selon la nature de l'évolution, on distingue les formes aiguës et chroniques (des périodes d'exacerbations alternent avec des périodes de rémission). Cependant, à chaque exacerbation ultérieure, la maladie progresse inévitablement, le processus inflammatoire affecte une zone de plus en plus grande de la muqueuse urétrale. Et tôt ou tard, les complications commencent.
La Dopplerographie est un examen échographique qui permet d'évaluer le flux sanguin dans divers organes
Complications
L'urétrite chronique est dangereuse car l'inflammation atteint progressivement la prostate (prostatite), la vessie (cystite) et même le scrotum (orchite, épididymite). Et avec le temps, en l'absence de traitement approprié, la complication la plus redoutable peut survenir : le rétrécissement de l'urètre, qui nécessite déjà chirurgie.
Séparément, il convient d'envisager une autre complication - la colliculite, c'est-à-dire l'inflammation du tubercule séminal. L'inflammation du tubercule séminal entraîne l'apparition de nouveaux symptômes d'urétrite : la douleur devient brûlante, lancinante ou lancinante, et irradie vers le périnée, le scrotum, les cuisses et le bas-ventre. Les rapports sexuels deviennent un véritable défi, et en raison de la douleur, leur durée est considérablement réduite.
Diagnostique
L'essentiel est de déterminer rapidement la véritable cause de l'inflammation de l'urètre. Pour ce faire, il est obligatoire de subir des tests de détection d'infections latentes et d'agents pathogènes opportunistes. Ensuite, l'état de la prostate est évalué (échographie transrectale - TRUS, microscopie des sécrétions), de la vessie (échographie, analyse générale des urines) et, bien sûr, des organes du scrotum (échographie Doppler).
Traitement
Bien que les symptômes de l'urétrite spécifique et non spécifique soient similaires, il existe une différence dans les approches de traitement des deux formes de cette maladie : après tout, si une infection sexuellement transmissible est détectée, il est nécessaire d'examiner et de traiter les deux partenaires en même temps. . Pour le traitement de l'urétrite non spécifique, un régime spécial, un lavage de l'urètre avec des antiseptiques et des médicaments antibactériens et la prise d'antibiotiques sont recommandés. L'urétrite spécifique est traitée de la même manière, mais en plus du traitement de base, des immunomodulateurs sont également prescrits.
Balanoposthite
Balanoposthite est appelée une combinaison d’inflammation du gland (balanite) et du prépuce (posthite). Il s’agit de la maladie inflammatoire des organes génitaux la plus courante chez les hommes non circoncis.
Habituellement, les champignons du genre Candida agissent comme un facteur infectieux, mais la maladie peut également être provoquée par des bactéries - staphylocoques, E. coli, streptocoques, entorocoques et autres.
Les voies d’infection les plus courantes sont :
- Rapports sexuels sans préservatif avec un partenaire atteint de dysbiose vaginale : des bactéries pathogènes chez une femme provoquent une inflammation du gland chez l'homme.
- Sexe oral avec un partenaire souffrant de maladies inflammatoires de la cavité buccale.
- Rapports anaux sans préservatif.
Facteurs de risque
- Manque d’hygiène génitale appropriée
- Diminution de l'immunité
Symptômes
La maladie débute par une gêne au niveau du gland, qui s'intensifie encore : des démangeaisons, des brûlures et des douleurs apparaissent. La sensibilité de la tête augmente fortement, ce qui affecte inévitablement les sensations lors des rapports sexuels. Étant donné qu'une sensibilité accrue de la tête entraîne une éjaculation plus rapide, sa durée diminue inévitablement. Ensuite, des rougeurs du gland et du prépuce, de la sécheresse, des points rouge vif, des fissures et même de petits ulcères apparaissent à la surface de la peau du gland, et la peau devient sèche et parcheminée. Tout cela s'accompagne d'une odeur désagréable. Le pénis lui-même semble gonflé à cause du prépuce œdémateux.
Complications
Une complication grave de la balanoposthite est le phimosis, un état pathologique dans lequel la tête du pénis s'ouvre difficilement ou ne s'ouvre pas du tout. Avec la 6alanoposthite chronique, accompagnée de phimosis, un cancer du pénis peut se développer.
Traitement et prévention
Comme le plus souvent cette maladie inflammatoire est associée à une violation de la microflore vaginale chez la femme, elle doit être examinée par un gynécologue : faire une analyse appelée « étude de la microbiocénose vaginale ». Sinon, des examens préventifs réguliers par un urologue et le respect des normes d'hygiène soulageront un homme des problèmes d'inflammation du prépuce et du gland du pénis.
Il est nécessaire de bien laver la tête du pénis avec de l'eau tiède, de préférence avec du savon, au moins une fois par jour, en déplaçant le prépuce. Si des signes d'inflammation apparaissent, des solutions antiseptiques (miramistine ou chlorhexidine) doivent être utilisées. Le pénis doit être traité plusieurs fois par jour, après les procédures d'hygiène, pendant 1 semaine. N'utilisez en aucun cas du permanganate de potassium, de l'iode ou de l'alcool, car ces substances ne font qu'augmenter l'irritation.
Si l'utilisation prolongée d'antiseptiques n'a pas l'effet souhaité, cela signifie que l'immunité de la peau et des muqueuses du pénis est fortement réduite. Dans ce cas, il vous suffit de demander l'aide d'un spécialiste.
 L'épididymite est une inflammation de l'épididyme. Le plus souvent, l'épididymite n'est pas une maladie indépendante, mais une complication de diverses maladies infectieuses. Parfois, il s'agit d'une complication d'une maladie infectieuse générale (grippe, pneumonie, amygdalite), mais le plus souvent elle survient dans les maladies inflammatoires chroniques des organes génito-urinaires causées par des IST : urétrite, prostatite ou vésiculite - inflammation des vésicules séminales. De plus, l'apparition d'épididymite est favorisée par des lésions des organes du scrotum, du périnée, du bassin, ainsi que par une congestion de la région pelvienne.
L'épididymite est une inflammation de l'épididyme. Le plus souvent, l'épididymite n'est pas une maladie indépendante, mais une complication de diverses maladies infectieuses. Parfois, il s'agit d'une complication d'une maladie infectieuse générale (grippe, pneumonie, amygdalite), mais le plus souvent elle survient dans les maladies inflammatoires chroniques des organes génito-urinaires causées par des IST : urétrite, prostatite ou vésiculite - inflammation des vésicules séminales. De plus, l'apparition d'épididymite est favorisée par des lésions des organes du scrotum, du périnée, du bassin, ainsi que par une congestion de la région pelvienne.
Un cas particulier est la survenue d'une épididymite à la suite d'une stérilisation - une opération chirurgicale visant à ligaturer ou à retirer le canal déférent. Dans ce cas, les spermatozoïdes formés dans les testicules n'ont pas le temps de se dissoudre, s'accumulent dans les appendices et provoquent une inflammation.
Cette maladie peut être aiguë ou chronique, bien que la forme chronique de l'épididymite soit relativement rare.
Symptômes
L'apparition de la maladie est aiguë : le scrotum grossit, une douleur vive apparaît dans l'une de ses moitiés, qui s'intensifie lors de la marche. Progressivement, la douleur s'étend à l'aine, au périnée et parfois même à la colonne sacrée et lombaire. Le côté affecté du scrotum grossit, sa peau devient rouge et perd ses plis à cause du gonflement. Dans le même temps, la température corporelle du patient monte à 38-39 C et des symptômes généraux d'une maladie inflammatoire apparaissent : faiblesse, maux de tête, perte d'appétit. L'épididyme s'agrandit, devient dense et extrêmement douloureux au toucher.
Complications
S'il n'est pas traité, le processus inflammatoire de l'épididyme peut conduire au bout de quelques jours à une suppuration du testicule lui-même. Dans le même temps, l'état du patient s'aggrave fortement : il a de la fièvre, la peau du scrotum devient brillante, un gonflement et une douleur intense au toucher apparaissent.
Une autre complication de l'épididymite est le transfert de l'inflammation au testicule et le développement d'une orchite aiguë. Sur une longue période, ce processus inflammatoire entraîne l'apparition de tissu conjonctif et, par conséquent, à l'apparition d'une obstruction de l'épididyme pour les spermatozoïdes.
Traitement
Le traitement des formes bénignes d'épididymite est possible à domicile. L'hospitalisation n'est effectuée qu'en cas de risque de complications.
Le patient doit observer un alitement strict. Pour assurer l'immobilité du scrotum, on lui donne une position fixe et surélevée (à l'aide d'une serviette enroulée ou en portant un bandage de maintien spécial - un jockstrap ou un maillot de bain). Pendant toute la durée du traitement, vous devez suivre un régime qui consiste à éviter complètement la consommation d'aliments épicés et frits, ainsi que de toute boisson alcoolisée. Il est nécessaire de boire beaucoup de liquides, il est conseillé d'utiliser des boissons aux fruits et des thés additionnés de plantes médicinales.
Le nom de cette maladie n’a rien à voir avec les épidémies et vient du mot latin epidimis, qui signifie « épididyme ».
En cas d'épididyme aigu, une application locale de froid est indiquée : une compresse froide sur le scrotum ou sur la nourriture (durée de la séance 1 à 2 heures, pause d'au moins 30 minutes).
Pour obtenir un effet positif durable, il est nécessaire de traiter la maladie sous-jacente dont la complication est l'épididymite. Des antibiotiques, des médicaments anti-inflammatoires et résorbables, des enzymes et des vitamines sont prescrits. Lorsque le processus inflammatoire aigu de l'épididyme diminue, des procédures thermiques sont utilisées sur le scrotum et la physiothérapie.
Lorsqu'une suppuration de l'épididyme se développe, une opération est réalisée pour ouvrir et drainer l'abcès ; dans les cas graves, une épididymectomie (ablation de l'épididyme).
Épididymite chronique
L'épididymite chronique se développe généralement avec des maladies inflammatoires spécifiques (syphilis, tuberculose) ou après la stérilisation chirurgicale d'un homme. Symptômes caractéristiques : douleur constante ou périodique au niveau du testicule, notamment lors de la marche ; augmentation régulière de la température corporelle jusqu'à 37°C ; l'épididyme devient dense et douloureux au toucher.
L'épididymite chronique est le plus souvent bilatérale. Dans ce cas, il existe une forte probabilité d'oblitération bilatérale de l'épididyme (inconductivité du canal déférent), ce qui conduit souvent à l'infertilité.
Le traitement de l'épididymite chronique est plus long, l'accent étant mis sur le traitement local et les procédures physiothérapeutiques. Si le traitement conservateur ne donne pas de résultats positifs et que des complications apparaissent, ils ont recours à l'épididymectomie.
La prévention
La prévention de l'épididymite implique un traitement rapide des maladies inflammatoires chroniques des organes génito-urinaires, principalement l'urétrite chronique et la prostatite.
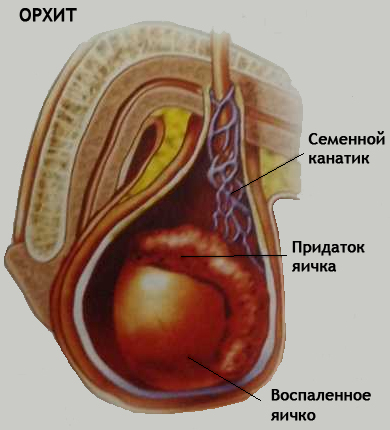 appelée inflammation du testicule. En règle générale, l'orchite n'est pas une maladie indépendante, mais une complication de diverses maladies infectieuses : oreillons, grippe, scarlatine, varicelle, pneumonie. Mais le plus souvent, l'orchite se développe dans le contexte de maladies inflammatoires causées par des infections cachées (urétrite, prostatite, vésiculite ou épididymite). Dans ce cas, les blessures aux testicules peuvent également constituer un facteur provoquant grave.
appelée inflammation du testicule. En règle générale, l'orchite n'est pas une maladie indépendante, mais une complication de diverses maladies infectieuses : oreillons, grippe, scarlatine, varicelle, pneumonie. Mais le plus souvent, l'orchite se développe dans le contexte de maladies inflammatoires causées par des infections cachées (urétrite, prostatite, vésiculite ou épididymite). Dans ce cas, les blessures aux testicules peuvent également constituer un facteur provoquant grave.
L'évolution de la maladie peut être aiguë ou chronique.
Orchite aiguë
L'orchite aiguë débute par l'apparition d'un 6oli dans le testicule, qui s'étend jusqu'à l'aine du périnée ou du sacrum. Le scrotum du côté affecté augmente de 2 fois ou plus. Sa peau devient lisse, chaude au toucher et devient rouge. Le testicule enflammé augmente également de taille et le toucher devient très douloureux.
La principale complication de l'orchite aiguë est une éventuelle suppuration du testicule et, par conséquent, le développement de l'infertilité. Par conséquent, s'il existe le moindre risque de suppuration, le patient doit être hospitalisé.
L'orchite aiguë disparaît souvent d'elle-même avec le traitement de la maladie sous-jacente. Il est cependant nécessaire de porter un jockstrap ou un slip pour fixer le scrotum, ainsi qu'une application locale de froid. Après l'élimination du processus inflammatoire aigu, un traitement physiothérapeutique est effectué.
Une complication plus grave de l'orchite aiguë est possible - le développement d'un abcès (inflammation purulente). Dans ce cas, une hospitalisation est nécessaire : à l'hôpital, le testicule est ouvert et drainé. Très rarement, dans les cas les plus graves, lorsque le tissu testiculaire a complètement fondu avec du pus, une orchidectomie unilatérale est réalisée - ablation du testicule. Pour toute blessure au scrotum, veillez à consulter un urologue.
Orchite chronique
L'orchite chronique peut se développer comme une complication de maladies inflammatoires chroniques du système génito-urinaire (prostatite, urétrite, vésiculite) ou survenir en raison d'un traitement inapproprié ou insuffisant de l'orchite aiguë. Le seul symptôme dans ce cas est une certaine douleur dans le testicule au toucher. Lors d'une exacerbation de la maladie, des douleurs apparaissent au niveau du testicule lors de la marche.
L'orchite chronique entraîne une diminution de la fonction sécrétoire du testicule et, bien plus souvent qu'une orchite aiguë, peut provoquer une infertilité. Son traitement est assez long et laborieux ; il est effectué uniquement sous la supervision d'un spécialiste. Dans ce cas, le traitement de la maladie sous-jacente devrait être un élément obligatoire du traitement. La prise de médicaments antibactériens est activement associée à des procédures physiothérapeutiques. S'il n'est pas possible d'obtenir un effet notable sur une longue période, une orchidectomie unilatérale est réalisée.
La prévention
La prévention de l'orchite implique un traitement rapide des maladies inflammatoires aiguës et chroniques du système génito-urinaire.
La prostatite est une maladie caractérisée par la présence de certaines plaintes et signes d'inflammation lors de tests de laboratoire sur la sécrétion prostatique. Parmi les agents responsables de la prostatite, la principale bactérie est Escherichia coli. Ils provoquent cette maladie beaucoup plus souvent que les agents pathogènes des IST.
Facteurs de risque
- Hypothermie chronique du corps
- Vidange retardée de la vessie
- Dysrythmie (irrégularité) de l'activité sexuelle
- Ipodynamie (mode de vie sédentaire)
- Maladies concomitantes du système génito-urinaire
- Mauvaises habitudes (tabagisme, alcoolisme)
 Symptômes
Symptômes
Parmi les nombreux symptômes différents, les plus courants sont les symptômes d'ordre général : irritabilité accrue, léthargie, fatigue, perte d'appétit, anxiété et diminution significative des performances. Des symptômes spécifiques sont également nécessairement présents : troubles urinaires, mictions fréquentes, douleurs lors de la miction et douleurs constantes au niveau du périnée, de l'aine, du scrotum, du gland. sensations douloureuses dans la région génitale - un compagnon inévitable de la prostatite.
Mais il est particulièrement difficile pour les patients de supporter les dysfonctionnements sexuels, toujours présents dans cette maladie, car ils sont une conséquence de phénomènes inflammatoires et congestifs de la prostate et des organes pelviens. Tout d'abord, l'éjaculation précoce apparaît, puis la composante érectile s'affaiblit, la gravité de l'orgasme lors des rapports sexuels est fortement effacée, après quoi la libido s'affaiblit. À la suite d’échecs, un homme peut développer une peur de l’intimité sexuelle et douter de lui-même. Et cela, à son tour, conduit à une irritabilité accrue et à l'émergence de névroses.
Prostatite aiguë et chronique
Il existe des prostatites bactériennes aiguës et chroniques. Dans la prostatite aiguë, en règle générale, en plus des symptômes énumérés ci-dessus, la température corporelle augmente et des douleurs rectales surviennent lors de la défécation. Au stade de l'inflammation purulente, une ouverture spontanée de l'abcès et une fuite de pus de l'urètre ou du rectum sont possibles.
La prostatite aiguë ne nécessite généralement pas d'hospitalisation et peut être traitée avec succès avec des antibiotiques, mais dans certains cas, une intervention chirurgicale est nécessaire. Ne pas consulter un médecin à temps peut entraîner des conséquences graves : propagation de l'infection aux organes et tissus environnants, survenue d'une septicémie (empoisonnement du sang), maladie devenue chronique, pouvant entraîner un dysfonctionnement important des organes génitaux - impuissance. et l'infertilité.
La prostatite chronique est une maladie caractérisée par une évolution longue et des rechutes constantes. Son résultat grave est la formation de cicatrices et de tissu conjonctif dans la prostate, ce qui entraîne un rétrécissement de l'organe et, par conséquent, une miction altérée, une détérioration de la vessie, des reins et des uretères. Et chez les personnes âgées, cela s'accompagne généralement d'une hyperplasie prostatique.
Traitement de la prostatite chronique
Il est extrêmement difficile de parvenir à une guérison complète d’une prostatite chronique. Le pronostic dépend de facteurs tels que la durée de la maladie et le degré de modifications anatomiques et fonctionnelles de la prostate. Par conséquent, il est extrêmement important de consulter un médecin en temps opportun et de suivre attentivement toutes ses recommandations.
Le traitement de la prostatite chronique doit être complet et prescrit individuellement, en fonction des caractéristiques des symptômes de chaque patient. Dans ce cas, des médicaments antibactériens, des vitamines, des procédures physiothérapeutiques et des exercices physiques sont utilisés.
La prévention
La prévention de la prostatite réside dans l'élimination maximale des facteurs prédisposant à son développement. Il s'agit de la prévention de la stagnation de la circulation sanguine dans les organes pelviens et de la stagnation des sécrétions dans la prostate, ainsi que du traitement rapide et complet des processus inflammatoires dans les organes voisins.
La prostatite chronique est détectée chez plus de 30 % des hommes de plus de 30 ans
La normalisation du rythme de la vie sexuelle est d'une grande importance. Il existe une norme physiologique moyenne pour le nombre et la durée recommandés des rapports sexuels : pour les hommes âgés de 20 à 45 ans - 2 à 3 actes par semaine avec une durée moyenne de 3 à 5 minutes après l'insertion du pénis dans le vagin. Il est important de noter qu'augmenter artificiellement le nombre d'actes sexuels, sans désir suffisant, ne fera que nuire à l'homme, car cela entraînera également une altération de la circulation sanguine dans la prostate.
En outre, nous souhaitons attirer particulièrement l'attention des lecteurs sur l'inadmissibilité de l'abus de boissons alcoolisées, car la consommation d'alcool aggrave considérablement l'écoulement veineux, ce qui provoque le développement d'une prostatite congestive. De plus, avec la consommation systématique de boissons fortes, le niveau d'hormones sexuelles mâles diminue considérablement et une faiblesse sexuelle apparaît.
En médecine moderne, le concept de « prostatite » est interprété au sens large : il inclut non seulement la prostatite bactérienne, mais également la prostatodynie - un syndrome non inflammatoire de douleur pelvienne chronique.

Les maladies masculines ont toujours été considérées comme un problème délicat. En règle générale, les hommes font preuve d'une patience incroyable, tentent de se débarrasser du problème par eux-mêmes et retardent la visite chez un spécialiste, ce qui est très dangereux pour la santé et la vie.
Effondrement
Toutes les maladies qui surviennent chez les hommes sont divisées en plusieurs catégories :
- maladies provoquant une inflammation;
- troubles de la structure des organes masculins;
- néoplasmes;
- diverses blessures.
Les maladies des organes génitaux masculins peuvent être associées à des troubles du développement, à un déséquilibre hormonal, etc. La prise de certains médicaments, les rapports sexuels interrompus, les mauvaises habitudes sont des facteurs provoquant le développement de maladies telles que l'infertilité, etc. Des symptômes alarmants peuvent être observés aussi bien chez les hommes plus âgés que chez les plus jeunes. Parmi les principales raisons de leur apparition figurent le manque d’activité physique, la promiscuité sexuelle, une mauvaise alimentation et l’automédication.
La peau des organes génitaux est assez fine et nécessite des soins particuliers. Le manque d'hygiène peut entraîner un blocage glandes sébacées, à la suite de quoi une sécrétion excessive s'y accumule. Cette situation augmente le risque d’infection.
Diverses maladies peuvent se développer sur la peau des organes masculins. Presque tous conduisent inévitablement à des réactions inflammatoires. Des taches et un changement de couleur de la peau peuvent indiquer une dermatite, une candidose ou une simple allergie. Les nodules qui apparaissent au-dessus de la peau et s'accompagnent de démangeaisons sont un signe de lichen ou de gale. Le plus souvent, les hommes souffrent de maladies sexuellement transmissibles telles que le muguet, l'herpès et les allergies.
- Muguet
Cette maladie se caractérise par des démangeaisons, des rougeurs, une sensation de brûlure et un gonflement du prépuce. Parfois un revêtement blanc est possible. Elle se caractérise par des symptômes tels que des écoulements blanc grisâtre avec une consistance fromage et des problèmes de miction.
- Herpès
Maladie chronique causée par le virus de l'herpès de type 2. Parmi les principaux symptômes figurent un gonflement, des démangeaisons et des douleurs intenses, ainsi que l'apparition de nombreuses cloques au contenu transparent. Plus tard, des ulcères apparaissent à leur place. En règle générale, la maladie se manifeste lorsque le système immunitaire est affaibli.
- Balanoposthite
Lorsque des agents pathogènes infectieux pénètrent dans le prépuce, une inflammation commence - la balanoposthite. Le traitement dépend de la cause de la maladie et peut être antifongique, antibactérien ou antiviral.

La nature et le danger de l'éruption cutanée ne peuvent être déterminés que par un médecin. Dans la plupart des cas, l'examen ne suffit pas au diagnostic, c'est pourquoi le patient est envoyé pour un examen complet et des échantillons.
- Allergie
Une réaction allergique qui se produit sur la peau des organes masculins est généralement associée à l'utilisation de détergents ou de préservatifs. Et ses symptômes sont très similaires au tableau clinique de l'herpès.
Elles sont causées par un travail acharné, trop de sport, la fréquentation des bains publics, ainsi qu'une transpiration excessive et une mauvaise hygiène. L'infection est possible par contact sexuel lorsque les partenaires n'utilisent pas d'équipement de protection.

Les maladies fongiques se manifestent par des symptômes tels que des démangeaisons, des éruptions cutanées, la formation de plaque sur la tête du pénis et une miction douloureuse.
Maladies inflammatoires
Parmi les maladies sexuelles masculines causées par une infection dans le corps, il y a :
- L'épididymite et l'orchite sont une inflammation des testicules.
- - un processus inflammatoire affectant l'urètre.
- La prostatite est une maladie affectant la prostate.
- La balanoposthite est une inflammation du prépuce et du pénis.
La maladie la plus courante est la prostatite. Cette maladie est d'origine bactérienne et se présente sous deux formes : aiguë et chronique. Elle se manifeste par les symptômes suivants :
- inconfort pendant les rapports sexuels;
- inconfort dans l'anus lors des selles;
- chaleur;
- problèmes d'érection.
Les maladies inflammatoires des organes génitaux peuvent se propager à d’autres parties, c’est pourquoi des soins médicaux rapides sont très importants.
Ce groupe comprend les maladies transmises lors des rapports sexuels. Il est intéressant de noter que chez les femmes, les symptômes sont plus prononcés, alors que chez les hommes, ils sont insignifiants. C'est pourquoi les représentants du sexe fort ne sont pas pressés de consulter un médecin.
Il existe plus de trente bactéries et virus différents qui peuvent pénétrer dans l’organisme pendant les rapports sexuels. Parmi les maladies les plus courantes figurent la syphilis, la gonorrhée, l'hépatite B, l'herpès, etc. Les hommes qui préfèrent avoir des relations sexuelles sans préservatif ou qui ont de nombreux partenaires sont les plus à risque d'infection. Les symptômes des maladies de l'organe génital chez l'homme sont les suivants :
- écoulement désagréable;
- démangeaisons et sensation de brûlure insupportable ;
- douleur en urinant;
- rougeur.

Tout homme doit comprendre que les infections sexuellement transmissibles conduisent souvent à l'infertilité. De plus, ils affectent les fonctions immunitaires et favorisent le développement et l’inflammation des organes internes. Le traitement est effectué à l'aide de médicaments antiviraux ou d'antibiotiques.
Le traitement des maladies diagnostiquées chez le sexe fort doit être complet. Et tout d’abord, il vise à lutter contre l’agent causal d’une maladie spécifique. Pour les infections, un antibiotique est nécessaire ; des agents antiviraux peuvent être prescrits.
La thérapie symptomatique aide à éliminer les symptômes désagréables. Le patient peut se voir prescrire des analgésiques et des médicaments anti-inflammatoires. Le traitement des maladies fongiques des organes masculins est effectué à l'aide de comprimés et de pommades - ils soulagent les rougeurs, les démangeaisons et d'autres symptômes d'irritation.

Les méthodes de traitement conservatrices, impliquant l'utilisation de médicaments antibactériens et anti-inflammatoires, constituent l'essentiel du traitement des maladies des organes masculins.
La prévention
L'éducation sexuelle, l'utilisation de contraceptifs et l'exclusion des relations occasionnelles contribueront à éviter les maladies des organes génitaux chez les hommes. Les foyers d'infection chroniques ne doivent pas être ignorés - même des caries ordinaires peuvent conduire au développement de la maladie.
Il est très important de traiter rapidement les maladies concomitantes afin d'éviter un dysfonctionnement sexuel à l'avenir. Des examens préventifs réguliers permettent d'identifier la maladie à un stade précoce, qui peut être rapidement traitée. Par conséquent, si vous remarquez des symptômes alarmants, vous devriez consulter un médecin qui posera le bon diagnostic et sélectionnera un schéma thérapeutique.
Diverses maladies sexuellement transmissibles sont aujourd'hui assez courantes. Et cela en fait peur à beaucoup, surtout si soudainement quelque chose de mal est découvert sur les organes génitaux. La panique commence, l'automédication... Mais vous ne devriez pas le faire, car un diagnostic de toute maladie ne peut être posé qu'après un examen par un spécialiste ou un vénéréologue et la réussite des tests nécessaires. Par conséquent, nous examinerons ensuite les symptômes auxquels vous devez prêter attention et, le cas échéant, vous devez consulter un médecin et sélectionner le traitement approprié.
L'herpès génital
L'herpès génital est l'une des maladies sexuellement transmissibles les plus courantes. Cela peut survenir deux jours ou deux semaines après l’infection. Sur le site de la lésion, des picotements particuliers et des démangeaisons importantes se produisent, après quoi de petites taches rouges se forment, qui se transforment avec le temps en cloques herpétiques remplies de liquide. Il y aura un certain gonflement autour de l’éruption cutanée et la peau deviendra chaude et visiblement rouge. Ensuite il y a sensations douloureuses, parfois les ganglions lymphatiques deviennent denses.
Le patient peut ressentir des douleurs lors de la miction et un malaise général. Un écoulement spécifique peut survenir au niveau des organes génitaux. Les virus s'accumulent sur la surface supérieure des vésicules, qui éclatent au bout de quelques jours et forment des ulcères douloureux. Après un certain temps, les ampoules ouvertes guérissent. Des éruptions cutanées peuvent survenir à la surface des organes génitaux, ainsi que sur la peau des cuisses et des fesses.
Si la maladie est ignorée et que l’immunité est réduite, un cancer de la prostate peut survenir. L'herpès génital se caractérise par des rechutes constantes et se transmet également très facilement par contact direct ou par le sang.
Le virus du papillome humain est également une maladie très courante. Elle se manifeste par des formations simples ou multiples qui ressemblent à des verrues. Ils surviennent à la surface des organes génitaux ainsi qu’autour de l’anus. Ils ne peuvent être remarqués que quelques semaines, voire quelques mois après l’infection.
Si les verrues génitales ne sont pas traitées, un cancer du pénis peut se développer. La maladie est très contagieuse et l'infection se produit par contact direct avec les formations, ainsi que par le sang.
Chlamydia
Cette maladie est causée par des bactéries comme la chlamydia. Elle se manifeste par une miction difficile et douloureuse, ainsi que par des écoulements spécifiques, parfois même sanglants.
Trichomonase
Il s’agit d’une maladie plutôt insidieuse qui peut ne produire aucun symptôme pour le moment. Elle se manifeste par des démangeaisons et des brûlures, ainsi que par l’apparition de taches ressemblant à des éruptions cutanées sur la tête du pénis. Des décharges spécifiques peuvent également survenir.
Uréeplasmose, mycoplasmose
Elle se manifeste par un écoulement muqueux spécifique. Si le traitement n'est pas commencé à temps, un processus inflammatoire peut se développer dans la prostate ainsi que dans l'épididyme.
Gardnerellose
Elle se manifeste par des écoulements spécifiques, des brûlures et des démangeaisons au niveau des parties génitales, ainsi que des sensations désagréables et parfois douloureuses lors des rapports sexuels. Une maladie prolongée peut entraîner divers processus inflammatoires.
Candidose
Une maladie fongique assez courante, dont les symptômes comprennent des démangeaisons, des brûlures et des rougeurs au niveau du gland. Pendant l'intimité, un inconfort peut survenir. Cette maladie est souvent asymptomatique, mais nécessite néanmoins un traitement obligatoire.
Des démangeaisons importantes et des rougeurs visibles apparaissent au niveau des cheveux. À l'aide d'une loupe, vous pouvez voir de petits insectes qui ressemblent à un crabe dans leur structure. Si le problème est ignoré, les poux peuvent se propager à d’autres parties du corps fortement couvertes de poils.
Syphilis
L'une des maladies sexuellement transmissibles les plus graves. Les premiers symptômes apparaissent une semaine, voire trois à trois mois et demi après l’infection. Au site de pénétration du virus, une formation indolore se produit, appelée chancre. Cela ressemble à une plaie ouverte de couleur chair ou rougeâtre. Après quelques semaines ou un mois, le chancre disparaît. Ensuite, la syphilis entre dans la deuxième étape : des éruptions cutanées apparaissent sur la peau et des ulcères se forment sur les organes génitaux et/ou dans la bouche.
Le patient se plaint de maux de tête, de rougeurs et de maux de gorge, il développe de la fièvre et ses yeux deviennent visiblement rouges. Mais ces symptômes disparaissent également en quelques semaines seulement. La maladie entre dans une phase latente et ne se manifeste d'aucune façon, bien que des rechutes puissent survenir de temps en temps. La forme tertiaire de la syphilis se manifeste par de graves troubles de tous les systèmes et organes vitaux. La peau se couvre de nodules et de bosses.
Les sensations désagréables dans la région génitale ne surviennent pas toujours en raison de maladies sexuellement transmissibles. Par exemple, une douleur ou un inconfort au niveau du périnée, ainsi que des mictions douloureuses et fréquentes peuvent indiquer une urétrite ou une prostatite non spécifique. De plus, ces deux maladies peuvent être traitées avec succès, sous réserve d'un diagnostic rapide et du respect de toutes les prescriptions médicales.
Et vous ne devez en aucun cas vous livrer à l'autodiagnostic et à l'automédication. Si des symptômes désagréables ou inhabituels apparaissent, consultez un médecin. Le diagnostic ne peut être posé qu'après examen et réussite des tests nécessaires. N'oubliez pas que les méthodes de traitement traditionnelles sont bonnes, mais que nous sommes au 21e siècle et que, par conséquent, ne pas utiliser leurs acquis n'est pas non plus vrai. Prenez donc les médicaments prescrits par votre médecin et convenez avec lui de l'utilisation de recettes traditionnelles en complément de son traitement.






