यौन संचारित संक्रामक रोग यौन विकृति विज्ञान का एक समूह है, जिसके संचरण का मुख्य मार्ग असुरक्षित यौन संपर्क है। एसटीडी चिकित्सकीय रूप से विषम नोसोलॉजिकल इकाइयां हैं जो अत्यधिक संक्रामक हैं, यानी संक्रामक हैं, और इसलिए मानव स्वास्थ्य के लिए सीधा खतरा पैदा करती हैं।
कौन से संक्रमण यौन संचारित होते हैं
 विश्व स्वास्थ्य संगठन एसटीडी को इस प्रकार वर्गीकृत करता है::
विश्व स्वास्थ्य संगठन एसटीडी को इस प्रकार वर्गीकृत करता है::
- विशिष्ट यौन संचारित संक्रमण
- लिम्फोग्रानुलोमैटोसिस (वंक्षण रूप);
- ग्रेन्युलोमा वेनेरियल प्रकार.
- अन्य एसटीडी:
- जो मुख्य रूप से प्रजनन प्रणाली के अंगों को प्रभावित करते हैं:
- मूत्रजननांगी शिगेलोसिस (समलैंगिक संभोग वाले व्यक्तियों में होता है);
- ट्राइकोमोनिएसिस;
- जननांग अंगों के कैंडिडल घाव, बालनोपोस्टहाइटिस और वुल्वोवाजिनाइटिस द्वारा प्रकट;
- गार्डनरेलोसिस;
- खुजली;
- सपाट धब्बे (पेडिकुलोसिस प्यूबिस);
- कोमलार्बुद कन्टेजियोसम।
- जो मुख्य रूप से अन्य अंगों और प्रणालियों को प्रभावित करते हैं:
- नवजात सेप्सिस;
- जिआर्डिया;
- एड्स;
- अमीबियासिस (समलैंगिक संपर्क वाले व्यक्तियों के लिए विशिष्ट)।
एसटीडी के किसी भी प्रतिनिधि के बीच मुख्य अंतर पर्यावरणीय परिस्थितियों में परिवर्तन के प्रति इसकी उच्च संवेदनशीलता है। संक्रमण होने के लिए, एक बीमार व्यक्ति और एक स्वस्थ व्यक्ति के बीच सीधा संपर्क होना चाहिए, और कुछ मामलों में यह आवश्यक नहीं है कि घरेलू संपर्क पर्याप्त होगा, उदाहरण के लिए, एक वायरल बीमारी के मामले में। श्लेष्म झिल्ली और त्वचा की अखंडता में दोषों की उपस्थिति में खतरा बढ़ जाता है, जो किसी भी संक्रमण के लिए प्रवेश द्वार हैं। गुदा मैथुन, सामान्य व्यक्तिगत स्वच्छता उत्पादों और यौन खिलौनों के उपयोग से एसटीडी होने का जोखिम काफी बढ़ जाता है। टिप्पणी: लगभग सभी वायरल और बैक्टीरियल यौन संचारित रोग प्लेसेंटल बाधा में प्रवेश करते हैं, यानी, वे गर्भाशय में भ्रूण तक फैल जाते हैं और उसके शारीरिक विकास को बाधित करते हैं। कभी-कभी ऐसे संक्रमण के परिणाम बच्चे के जन्म के कई वर्षों बाद ही हृदय, यकृत, गुर्दे की शिथिलता और विकास संबंधी विकारों के रूप में सामने आते हैं। रोगज़नक़ के प्रकार के संबंध में, यौन संचारित रोग हैं:
निम्नलिखित कारणों की पहचान की गई है जो एसटीडी के प्रसार में योगदान करते हैं::
- बहुत करीबी घरेलू संपर्क;
- असुरक्षित यौन संबंध, जिसमें गुदा और मुख मैथुन भी शामिल है;
- साझा तौलिये का उपयोग;
- उपकरणों की नसबंदी के लिए आवश्यक नियमों का पालन करने में विफलता (चिकित्सा, दंत चिकित्सा, कॉस्मेटोलॉजी संस्थानों के साथ-साथ मैनीक्योर और टैटू पार्लरों में दूषित उपकरणों के माध्यम से रोग फैलते हैं);
- रक्त और उसके तत्वों के आधान की प्रक्रिया;
- पैरेंट्रल औषधि प्रशासन;
- अंगों और ऊतकों का प्रत्यारोपण.
एसटीडी: लक्षण
यौन संचारित रोगों की नैदानिक तस्वीर थोड़ी अलग होती है, लेकिन सामान्य तौर पर, ऐसे कई लक्षण होते हैं जो उनमें से लगभग प्रत्येक की विशेषता होते हैं:
- अत्यधिक कमजोरी;
- मूत्रमार्ग से शुद्ध या श्लेष्मा स्राव;
- बादलयुक्त मूत्र;
- जननांग क्षेत्र में जलन और खुजली;
- कमर में बढ़े हुए लिम्फ नोड्स;
- संभोग और पेशाब के दौरान असुविधा;
- बाहरी जननांग पर, कमर में अल्सर और अल्सर;
अन्य अंगों के लिए, लक्षण संक्रमण के प्रकार के आधार पर प्रकट हो सकते हैं जो अन्य प्रणालियों को प्रभावित करता है। उदाहरण के लिए, यकृत हेपेटाइटिस से पीड़ित होता है, सिफलिस के अंतिम चरण में हड्डियाँ प्रभावित होती हैं, और क्लैमाइडिया जोड़ों को प्रभावित कर सकता है।
महिलाओं में यौन संचारित रोगों के लक्षण
महिलाओं में एसटीडी के कुछ लक्षणों की उपस्थिति को उनके शरीर विज्ञान की विशिष्टताओं द्वारा समझाया गया है। निम्नलिखित संकेतों से एक महिला को सतर्क हो जाना चाहिए और स्त्री रोग विशेषज्ञ के पास आपातकालीन यात्रा का कारण बनना चाहिए:
- सेक्स के दौरान दर्द और सूखापन की भावना;
- लिम्फ नोड्स का एकल या समूह इज़ाफ़ा;
- कष्टार्तव (सामान्य मासिक धर्म चक्र में गड़बड़ी);
- गुदा से दर्द और स्राव;
- पेरिनियल क्षेत्र में खुजली;
- गुदा में जलन;
- लेबिया पर या गुदा, मुंह या शरीर के आसपास दाने;
- असामान्य योनि स्राव (हरा, झागदार, बदबूदार, खूनी);
- बार-बार पेशाब करने की दर्दनाक इच्छा;
- योनी की सूजन.
पुरुषों में यौन संचारित रोग: लक्षण
आप निम्नलिखित संकेतों के आधार पर पुरुषों में एसटीडी पर संदेह कर सकते हैं::
- वीर्य में रक्त;
- बार-बार और दर्दनाक पेशाब करने की इच्छा;
- निम्न श्रेणी का बुखार (सभी बीमारियों में नहीं);
- सामान्य स्खलन की समस्या;
- अंडकोश में दर्द;
- मूत्रमार्ग से स्राव (सफेद, शुद्ध, श्लेष्मा, गंध के साथ);
- लिंग के सिर, लिंग और उसके आसपास विभिन्न प्रकार के चकत्ते।
महत्वपूर्ण: अधिकांश यौन संचारित रोगविज्ञान स्पर्शोन्मुख हैं। प्रगति और जटिलताओं को रोकने के लिए पहले लक्षण प्रकट होने के तुरंत बाद चिकित्सा सहायता लेना बहुत महत्वपूर्ण है।
निदान
 यदि जननांग अंगों से कोई संदिग्ध संकेत दिखाई देते हैं, खासकर असुरक्षित यौन संबंध के बाद, तो आपको जल्द से जल्द डॉक्टर से परामर्श लेना चाहिए। इस मामले में स्व-दवा जटिलताओं और गंभीर परिणामों से भरी है। कभी-कभी एसटीडी के लक्षण शुरू होने के कुछ समय बाद गायब हो जाते हैं, और रोगी सोचता है कि वह स्वस्थ है और सब कुछ अपने आप ठीक हो गया। लेकिन इसका मतलब सिर्फ इतना है कि बीमारी अव्यक्त यानी गुप्त रूप में आ गई है और शरीर में घूमती रहती है। महत्वपूर्ण: यदि आप संदिग्ध लक्षणों का पता लगाते हैं, तो आपको अपने यौन साथी को सूचित करना चाहिए और उसके साथ जांच करानी चाहिएएसटीडी के लिए परीक्षण करवाएं। निदान योजना में निम्नलिखित बिंदु शामिल हैं:
यदि जननांग अंगों से कोई संदिग्ध संकेत दिखाई देते हैं, खासकर असुरक्षित यौन संबंध के बाद, तो आपको जल्द से जल्द डॉक्टर से परामर्श लेना चाहिए। इस मामले में स्व-दवा जटिलताओं और गंभीर परिणामों से भरी है। कभी-कभी एसटीडी के लक्षण शुरू होने के कुछ समय बाद गायब हो जाते हैं, और रोगी सोचता है कि वह स्वस्थ है और सब कुछ अपने आप ठीक हो गया। लेकिन इसका मतलब सिर्फ इतना है कि बीमारी अव्यक्त यानी गुप्त रूप में आ गई है और शरीर में घूमती रहती है। महत्वपूर्ण: यदि आप संदिग्ध लक्षणों का पता लगाते हैं, तो आपको अपने यौन साथी को सूचित करना चाहिए और उसके साथ जांच करानी चाहिएएसटीडी के लिए परीक्षण करवाएं। निदान योजना में निम्नलिखित बिंदु शामिल हैं:
- सर्वेक्षण।डॉक्टर रोगी से एक विस्तृत चिकित्सा इतिहास एकत्र करता है, वह शिकायतों के बारे में पूछता है, वे कितने समय पहले प्रकट हुए थे और उनकी गंभीरता के बारे में पूछता है। आम तौर पर, एक रोगी जिसने पहले से ही डॉक्टर से परामर्श लिया है, उसे जननांग अंगों की त्वचा और श्लेष्म झिल्ली पर विभिन्न प्रकार के तत्व (अल्सर, चकत्ते, क्षरण) होते हैं, पेशाब करते समय दर्द, जलन, खुजली होती है। यौन साझेदारों की संख्या, पिछले यौन संचारित रोगों, उपयोग की जाने वाली गर्भनिरोधक विधियों और क्या असुरक्षित यौन संपर्क थे, इसका पता लगाना भी महत्वपूर्ण है। एक महिला एक अनिवार्य स्त्री रोग संबंधी परीक्षा से गुजरती है, और एक पुरुष एक मूत्र संबंधी परीक्षा से गुजरता है, जिसके दौरान एक विशेषज्ञ एसटीडी के वस्तुनिष्ठ लक्षणों का पता लगाता है। यदि आवश्यक हो, तो त्वचा विशेषज्ञ से परामर्श लेना भी संभव है।
- प्रयोगशाला अनुसंधान. वे निदान की पुष्टि के लिए आधार हैं। यौन संचारित संक्रमणों के परीक्षण में रोगी के रक्त और अन्य जैविक तरल पदार्थों की जांच शामिल है।
विशेष रूप से, निम्नलिखित निदान विधियों का उपयोग किया जाता है:

यौन संचारित संक्रमणों का उपचार
उचित चिकित्सा हमेशा परीक्षण परिणामों के आधार पर केवल उपस्थित चिकित्सक द्वारा निर्धारित की जाती है। पहचाने गए रोगज़नक़ के आधार पर, एक उपचार आहार तैयार किया जाता है।  अधिकांश बीमारियों का इलाज सफलतापूर्वक किया जा सकता है, लेकिन कुछ ऐसी भी हैं जिन्हें लाइलाज माना जाता है:
अधिकांश बीमारियों का इलाज सफलतापूर्वक किया जा सकता है, लेकिन कुछ ऐसी भी हैं जिन्हें लाइलाज माना जाता है:
- हेपेटाइटिस सी;
- हरपीज प्रकार 1 और 2;
उसी समय, रखरखाव चिकित्सा आपको लक्षणों को दूर करने और रोगी की स्थिति को कम करने की अनुमति देती है। डॉक्टर द्वारा निर्धारित दवाओं में, दवाओं के निम्नलिखित समूहों का उपयोग किया जा सकता है:
- शरीर की प्रतिरक्षा प्रतिक्रिया को सक्रिय करने के लिए;
- एंटीवायरल, जब वायरल संक्रमण अव्यक्त चरण में प्रवेश करता है तो छूट में तेजी लाने की अनुमति देता है;
- गंभीर क्षति के मामले में यकृत को सहारा देने के लिए हेपेटोप्रोटेक्टर्स का उपयोग किया जाता है;
- कार्डियक ग्लाइकोसाइड हृदय की मांसपेशियों के कामकाज का समर्थन करते हैं;
- विटामिन-खनिज कॉम्प्लेक्स सामान्य सुदृढ़ीकरण चिकित्सा का हिस्सा हैं;
हमारे विशेषज्ञ - स्त्री रोग विशेषज्ञ मरीना वेडेलीवा.
खतरनाक तीस
विषय बहुत ही रोचक है - यौन संचारित रोग (एसटीडी)। हममें से लगभग हर कोई अपने जीवन में कम से कम एक बार उनसे व्यक्तिगत रूप से मिला है। वैसे, उनमें से 30 से अधिक हैं: घातक एचआईवी संक्रमण से लेकर सामान्य क्लैमाइडिया तक, जो, वैसे, तुच्छ भी नहीं कहा जा सकता है। इसके अलावा, रूस में व्यापकता के मामले में यह फ्लू के बाद दूसरे स्थान पर है।
बेशक, अधिकांश एसटीडी का इलाज संभव है, लेकिन सभी का नहीं। उदाहरण के लिए, आप कभी भी जननांग दाद से छुटकारा नहीं पा सकेंगे - उपचार केवल रोग के पाठ्यक्रम को नरम करता है और पुनरावृत्ति की आवृत्ति और गंभीरता को कम करता है। केवल 25 वर्ष से कम उम्र वालों के पास (एचपीवी) से हमेशा के लिए छुटकारा पाने का मौका है, बाद में वायरस को नष्ट करना संभव नहीं होगा; उपचार का उद्देश्य वायरस से प्रभावित ऊतकों में परिवर्तन को खत्म करना है। वैसे, ऐसा माना जाता है कि ह्यूमन पेपिलोमावायरस गर्भाशय ग्रीवा, योनि, योनी और लिंग के कैंसर का कारण बन सकता है। जेनिटल हर्पीस वायरस शुक्राणु को भी प्रभावित करता है और यदि कोई महिला गर्भावस्था के दौरान इससे संक्रमित हो जाती है, तो यह भ्रूण की गंभीर जन्मजात बीमारियों का कारण बन सकता है।
इलाज तभी सफल होगा जब इसे बिना देर किए शुरू किया जाए और पूरा किया जाए। सबसे पहले खतरे के संकेतों को कैसे पहचानें?
अलार्म घोषित कर दिया गया है!
सात मुख्य लक्षण हैं, यदि आप उन्हें पा लेते हैं, तो आपको डॉक्टर के पास जाने में देरी नहीं करनी चाहिए।
अंतरंग क्षेत्र में खुजली और जलन।
जननांग क्षेत्र और गुदा में लालिमा, कभी-कभी - अल्सर, छाले, दाने।
गुप्तांगों से स्राव, दुर्गंध।
बार-बार, दर्दनाक पेशाब आना।
बढ़े हुए लिम्फ नोड्स, विशेष रूप से कमर क्षेत्र में।
महिलाओं में - पेट के निचले हिस्से में, योनि में दर्द।
संभोग के दौरान असुविधा.
हालाँकि, उदाहरण के लिए, सिफलिस या क्लैमाइडिया संक्रमण के कई सप्ताह बाद प्रकट हो सकते हैं, और कभी-कभी एसटीडी आमतौर पर लंबे समय तक गुप्त रह सकते हैं, और क्रोनिक हो सकते हैं।
आइए एक-दूसरे को बेहतर तरीके से जानें
क्लैमाइडिया
लक्षण. इसके संक्रमण के 1-4 सप्ताह बाद, रोगियों में पीप स्राव, पेशाब करने में दर्द, साथ ही पेट के निचले हिस्से, पीठ के निचले हिस्से में दर्द, महिलाओं में मासिक धर्म के बीच रक्तस्राव और पुरुषों में अंडकोश और पेरिनेम में दर्द होने लगता है।
यह खतरनाक क्यों है?महिलाओं में, इससे फैलोपियन ट्यूब, गर्भाशय ग्रीवा, गर्भावस्था और प्रसव की विकृति, यकृत, प्लीहा के रोग की सूजन हो सकती है; पुरुषों में - एपिडीडिमिस, प्रोस्टेट ग्रंथि, मूत्राशय और क्षीण शक्ति की सूजन के लिए। नवजात शिशुओं में नेत्रश्लेष्मलाशोथ, नासॉफिरिन्जियल घाव और निमोनिया विकसित हो सकता है।
ट्राइकोमोनिएसिस
लक्षण. वे संक्रमण के 4-21 दिन बाद, कभी-कभी बाद में प्रकट हो सकते हैं। महिलाओं को तीखी गंध के साथ सफेद या पीले-हरे रंग का प्रचुर मात्रा में झागदार स्राव का अनुभव होता है, जिससे जननांगों में गंभीर खुजली और जलन होती है, साथ ही दर्द, पेशाब के दौरान जलन और संभोग के दौरान दर्द होता है। पुरुषों को पेशाब करते समय जलन, मूत्रमार्ग से म्यूकोप्यूरुलेंट डिस्चार्ज का अनुभव होता है। हालाँकि, यह रोग अक्सर स्पर्शोन्मुख होता है।
यह खतरनाक क्यों है?महिलाओं में, गर्भाशय ग्रीवा और गर्भाशय की भीतरी परत, फैलोपियन ट्यूब, अंडाशय और मूत्र पथ प्रभावित होते हैं। संक्रमण से पेरिटोनिटिस भी हो सकता है! पुरुषों में, प्रोस्टेट ग्रंथि, अंडकोष और उनके उपांग और मूत्र पथ प्रभावित होते हैं।
माइकोप्लाज्मोसिस (पुरुषों में - यूरियाप्लाज्मोसिस)
लक्षण. यह संक्रमण के 3 दिन बाद, या शायद एक महीने बाद, जननांग क्षेत्र में खुजली और असुविधा, कम पारदर्शी स्राव और दर्दनाक पेशाब के रूप में प्रकट हो सकता है।
यह खतरनाक क्यों है?महिलाओं में ट्राइकोमोनिएसिस की एक आम जटिलता पुरुषों में जननांग अंगों की सूजन है, जो शुक्राणुजनन का एक विकार है।
सूजाक
लक्षण. संक्रमण के 3-7 दिन बाद, महिलाओं को योनि से पीले-हरे रंग का स्राव, बार-बार, दर्दनाक पेशाब, पेट के निचले हिस्से में दर्द और कभी-कभी खूनी निर्वहन का अनुभव होता है। हालाँकि, निष्पक्ष सेक्स के अधिकांश प्रतिनिधियों के लिए, बीमारी पर लंबे समय तक किसी का ध्यान नहीं जाता है। पुरुषों को पेशाब करते समय दर्द और जलन का अनुभव होता है, मूत्रमार्ग से पीले-हरे रंग का शुद्ध स्राव होता है।
यह खतरनाक क्यों है?महिलाओं में मूत्रमार्ग, योनि, गुदा, गर्भाशय, अंडाशय और फैलोपियन ट्यूब प्रभावित होते हैं। पुरुषों में, आंतरिक जननांग अंगों में एपिडीडिमिस, वीर्य पुटिका और प्रोस्टेट की पुरानी सूजन विकसित होती है, जिससे नपुंसकता और बांझपन का खतरा होता है।
उपदंश
लक्षण. रोग की ऊष्मायन अवधि 3 से 6 सप्ताह तक होती है। पहला संकेत है अल्सर ओ गोलाकार(चेंक्रे)। महिलाओं में, यह लेबिया या योनि म्यूकोसा (कभी-कभी गुदा में, मुंह में, होठों पर) पर रहता है, पुरुषों में - लिंग या अंडकोश पर। अपने आप में, यह दर्द रहित होता है, लेकिन इसके प्रकट होने के एक या दो सप्ताह बाद, निकटतम लिम्फ नोड्स बढ़ जाते हैं। यह इलाज शुरू करने का समय है! यह बीमारी का पहला चरण है, जब सब कुछ अभी भी प्रतिवर्ती है। संक्रमण के 2-4 महीने बाद, दूसरा चरण विकसित होता है - पूरे शरीर में दाने "फैल" जाते हैं, उच्च तापमान दिखाई देता है, सिरदर्द, लगभग सभी लिम्फ नोड्स बढ़े हुए हैं। कुछ रोगियों में, सिर पर बाल झड़ जाते हैं, और जननांगों और गुदा में चौड़े कॉन्डिलोमा उग आते हैं।
यह खतरनाक क्यों है?इस बीमारी को धीमी मृत्यु कहा जाता है: यदि समय पर पूरी तरह से इलाज नहीं किया जाता है, तो मस्कुलोस्केलेटल प्रणाली में गंभीर समस्याएं उत्पन्न होती हैं, आंतरिक अंगों और तंत्रिका तंत्र में अपरिवर्तनीय परिवर्तन होते हैं - बीमारी का तीसरा चरण शुरू होता है, जिसमें लगभग एक चौथाई रोगियों की मृत्यु हो जाती है।
इंटरनेट के बारे में भूल जाओ!
ध्यान दिया कि कुछ गड़बड़ है? इंटरनेट पर लक्षण और उपचार के तरीकों को खोजने के बजाय इसे सुरक्षित रखना और डॉक्टर के पास जाने की जल्दी करना बेहतर है।
एसटीडी का निदान कैसे किया जाता है? सबसे पहले, डॉक्टर द्वारा जांच, फिर परीक्षण और अध्ययन। डीएनए निदान की सबसे आधुनिक विधि: पीसीआर (पोलीमरेज़ चेन रिएक्शन)। जांच के लिए, मूत्रमार्ग, योनि और गर्भाशय ग्रीवा से स्क्रैपिंग ली जाती है।
डॉक्टर एलिसा पद्धति का भी उपयोग करते हैं (रक्त को नस से लिया जाता है या स्क्रैपिंग की जाती है और एसटीडी के लिए एंटीबॉडी की उपस्थिति निर्धारित की जाती है), बैक्टीरियोस्कोपी (अक्सर गोनोकोकी और ट्राइकोमोनास का पता लगाता है) और कई अन्य नैदानिक तरीके।
एसटीडी का इलाज जीवाणुरोधी दवाओं के साथ-साथ स्थानीय प्रक्रियाओं (पुरुषों में मूत्रमार्ग को धोना, महिलाओं में योनि को साफ करना और अन्य प्रक्रियाओं) से किया जाता है। उपचार के अंत में, आपको एक अनुवर्ती परीक्षा से गुजरना होगा - यह सुनिश्चित करने के लिए कि शरीर में कोई संक्रमण नहीं है, कई परीक्षण करें।
अपनी सुरक्षा कैसे करें?
एसटीडी के खिलाफ क्लासिक आत्मरक्षा कंडोम है। उच्च गुणवत्ता और सही आकार।
आपातकालीन दवा रोकथाम का भी उपयोग किया जाता है - जीवाणुरोधी दवाओं की एक बार की खुराक या इंजेक्शन, जिसे केवल एक त्वचा विशेषज्ञ द्वारा निर्धारित किया जा सकता है। यह प्रक्रिया गोनोरिया, क्लैमाइडिया, यूरियाप्लाज्मोसिस, माइकोप्लाज्मोसिस, सिफलिस और ट्राइकोमोनिएसिस को रोकने में मदद करती है। लेकिन इस विधि का प्रयोग अक्सर नहीं किया जा सकता.
लेकिन जहां तक संभोग के बाद विशेष जैल या क्लोरीन युक्त एंटीसेप्टिक्स से नहलाने का सवाल है, ज्यादातर विशेषज्ञों का मानना है कि इससे संक्रमण का खतरा कम नहीं होता है।
पुरुष जननांग अंगों की सूजन संबंधी बीमारियाँ अपनी जटिलताओं के कारण विशेष रूप से खतरनाक होती हैं। इसलिए में इस मामले मेंसमय रहते इलाज शुरू करना बहुत जरूरी है
1. मूत्राशय; 2. छाती; 3. प्रोस्टेट; 4. मूत्रमार्ग
मूत्रमार्गशोथ
मूत्रमार्गशोथमूत्रमार्ग (मूत्रमार्ग) की सूजन है जो विभिन्न प्रकार के बैक्टीरिया और वायरस द्वारा इसकी दीवार को नुकसान पहुंचाने के कारण होती है।
मूत्रमार्गशोथ हमेशा सुरक्षात्मक कारकों की कम गतिविधि की पृष्ठभूमि के खिलाफ होता है। रोजमर्रा की जिंदगी में, मूत्रमार्ग, हमारे सभी प्रणालियों और अंगों की तरह, लगातार संक्रामक एजेंटों का सामना करता है; रोगाणु त्वचा से, आंतों से, रक्त के माध्यम से और संभोग के दौरान भी इसमें प्रवेश करते हैं। कुछ समय के लिए, प्रतिरक्षा प्रणाली उनसे निपट लेती है, लेकिन जैसे ही रक्षा तंत्र विफल हो जाता है, सूजन आ जाती है।
मूत्रमार्गशोथ के प्रकार
विशिष्ट मूत्रमार्गशोथएसटीआई रोगजनकों (ट्रेपोनोमा, गोनोकोकस, क्लैमाइडिया, ट्राइकोमोनास, माइकोप्लाज्मा, यूरियाप्लाज्मा, कम सामान्यतः - गार्डनेरेला, साथ ही विभिन्न वायरस) के कारण होता है। यह आमतौर पर किसी संक्रमित साथी के साथ असुरक्षित यौन संपर्क के बाद विकसित होता है।
निरर्थक मूत्रमार्गशोथअवसरवादी माइक्रोफ्लोरा (स्ट्रेप्टोकोकी, स्टेफिलोकोकी, ई. कोली, कवक) के कारण होता है। संक्रमण संभोग के परिणामस्वरूप भी होता है, अधिकतर बिना कंडोम के गुदा मैथुन के दौरान या योनि डिस्बिओसिस से पीड़ित साथी के साथ क्लासिक योनि सेक्स के दौरान। प्रारंभ में, एक आदमी को बालनोपोस्टहाइटिस और फिर मूत्रमार्गशोथ हो जाता है।
जोखिम
- हाइपोथर्मिया (एकल और स्थायी दोनों)
- लिंग की चोट
- यूरोलिथियासिस रोग
- भारी शारीरिक गतिविधि
- अनियमित यौन जीवन
- जीर्ण सूजन संबंधी रोग
- पाचन संबंधी समस्याएं (कब्ज और दस्त)
- सर्जरी के बाद जटिलताएँ
मूत्रमार्गशोथ के लक्षण
मूत्रमार्गशोथ के मुख्य लक्षण पेशाब के दौरान दर्द, चुभन, जलन, खुजली और परेशानी हैं। इस मामले में असुविधा सिर क्षेत्र और मूत्रमार्ग या पेरिनेम दोनों में हो सकती है, लेकिन यह हमेशा पेशाब से जुड़ी होती है।
रोग का एक अन्य महत्वपूर्ण लक्षण मूत्रमार्ग से पैथोलॉजिकल डिस्चार्ज है। आम तौर पर (यौन उत्तेजना के दौरान) इससे मूत्र, वीर्य और चिकनाई निकलती है। चोट लगने पर मूत्रमार्ग से रक्तस्राव होता है। अधिकतर यह किडनी से पत्थर या रेत के निकलने के दौरान होता है, साथ ही उन्नत इरोसिव (अल्सरेटिव) मूत्रमार्गशोथ की प्रगति के कारण भी होता है। पुरुषों में, लंबे समय तक यौन संयम के परिणामस्वरूप, प्रोस्टेट स्राव मल त्याग के दौरान या यौन उत्तेजना के दौरान अनायास जारी हो सकता है।
तीव्र और जीर्ण मूत्रमार्गशोथ
पाठ्यक्रम की प्रकृति के अनुसार, रोग के तीव्र और जीर्ण (उत्तेजना की अवधि छूट की अवधि के साथ वैकल्पिक) रूपों को प्रतिष्ठित किया जाता है। हालाँकि, प्रत्येक बाद की तीव्रता के साथ रोग अनिवार्य रूप से बढ़ता है, सूजन प्रक्रिया मूत्रमार्ग म्यूकोसा के एक बड़े क्षेत्र को प्रभावित करती है। और देर-सबेर जटिलताएँ शुरू हो जाती हैं।
डॉप्लरोग्राफी एक अल्ट्रासाउंड परीक्षा है जो आपको विभिन्न अंगों में रक्त के प्रवाह का मूल्यांकन करने की अनुमति देती है
जटिलताओं
क्रोनिक मूत्रमार्गशोथ खतरनाक है क्योंकि सूजन धीरे-धीरे प्रोस्टेट ग्रंथि (प्रोस्टेटाइटिस), मूत्राशय (सिस्टिटिस) और यहां तक कि अंडकोश (ऑर्काइटिस, एपिडीडिमाइटिस) तक पहुंच जाती है। और समय के साथ, उचित उपचार के अभाव में, सबसे विकट जटिलता उत्पन्न हो सकती है - मूत्रमार्ग का संकुचन, जिसकी पहले से ही आवश्यकता है शल्य चिकित्सा.
अलग से, यह एक और जटिलता पर विचार करने लायक है - कोलिकुलिटिस, यानी, सेमिनल ट्यूबरकल की सूजन। सेमिनल ट्यूबरकल की सूजन से मूत्रमार्गशोथ के नए लक्षण प्रकट होते हैं: दर्द जलन, छुरा घोंपने या गोली लगने जैसा हो जाता है, और पेरिनेम, अंडकोश, जांघों और पेट के निचले हिस्से तक फैल जाता है। संभोग एक वास्तविक चुनौती बन जाता है और दर्द के कारण इसकी अवधि काफी कम हो जाती है।
निदान
मुख्य बात यह है कि मूत्रमार्ग की सूजन का सही मूल कारण तुरंत निर्धारित करना है। ऐसा करने के लिए, अव्यक्त संक्रमणों और अवसरवादी रोगजनकों की उपस्थिति के लिए परीक्षण करना अनिवार्य है। इसके बाद, प्रोस्टेट की स्थिति का आकलन किया जाता है (ट्रांसरेक्टल अल्ट्रासाउंड परीक्षा - टीआरयूएस, स्राव की माइक्रोस्कोपी), मूत्राशय (अल्ट्रासाउंड, सामान्य मूत्र विश्लेषण) और, आवश्यक रूप से, अंडकोश के अंग (डॉपलर के साथ अल्ट्रासाउंड)।
इलाज
जबकि विशिष्ट और गैर-विशिष्ट मूत्रमार्गशोथ के लक्षण समान हैं, इस बीमारी के दो रूपों के इलाज के तरीकों में अंतर है: आखिरकार, यदि यौन संचारित संक्रमण का पता चलता है, तो एक ही समय में दोनों भागीदारों की जांच और उपचार करना आवश्यक है। . गैर-विशिष्ट मूत्रमार्गशोथ के उपचार के लिए, एक विशेष आहार, मूत्रमार्ग को एंटीसेप्टिक्स और जीवाणुरोधी दवाओं से धोना और एंटीबायोटिक लेने की सलाह दी जाती है। विशिष्ट मूत्रमार्गशोथ का इलाज इसी तरह किया जाता है, लेकिन बुनियादी उपचार के अलावा, इम्युनोमोड्यूलेटर भी निर्धारित किए जाते हैं।
बालनोपोस्टहाइटिस
बालनोपोस्टहाइटिसइसे लिंग के सिर की सूजन (बैलेनाइटिस) और चमड़ी (पोस्टहाइटिस) का संयोजन कहा जाता है। यह खतनारहित पुरुषों में जननांग अंगों की सबसे आम सूजन वाली बीमारी है।
आमतौर पर, कैंडिडा जीनस के कवक एक संक्रामक कारक के रूप में कार्य करते हैं, लेकिन रोग बैक्टीरिया - स्टेफिलोकोसी, ई. कोली, स्ट्रेप्टोकोकी, एंटोरोकोकी और अन्य द्वारा भी शुरू किया जा सकता है।
संक्रमण के सबसे आम मार्ग हैं:
- योनि डिस्बिओसिस से पीड़ित साथी के साथ बिना कंडोम के संभोग: एक महिला में रोगजनक बैक्टीरिया पुरुषों में लिंग के सिर की सूजन का कारण बनता है।
- मौखिक गुहा की सूजन संबंधी बीमारियों से पीड़ित साथी के साथ मुख मैथुन।
- बिना कंडोम के गुदा मैथुन.
जोखिम
- उचित जननांग स्वच्छता का अभाव
- रोग प्रतिरोधक क्षमता कम होना
लक्षण
यह रोग लिंग-मुण्ड के क्षेत्र में असुविधा से शुरू होता है, जो आगे बढ़ता है: खुजली, जलन और दर्द दिखाई देता है। सिर की संवेदनशीलता तेजी से बढ़ जाती है, जो संभोग के दौरान संवेदनाओं को अनिवार्य रूप से प्रभावित करती है। चूंकि सिर की संवेदनशीलता बढ़ने से स्खलन तेजी से होता है, इसलिए इसकी अवधि अनिवार्य रूप से कम हो जाती है। फिर लिंगमुण्ड और चमड़ी की लालिमा, सूखापन, चमकीले लाल बिंदु, दरारें और यहां तक कि लिंगमुण्ड की त्वचा की सतह पर छोटे-छोटे छाले दिखाई देने लगते हैं और त्वचा शुष्क और चर्मपत्र जैसी हो जाती है। यह सब एक अप्रिय गंध के साथ है। चमड़ी सूजी होने के कारण लिंग स्वयं सूजा हुआ दिखता है।
जटिलताओं
बालनोपोस्टहाइटिस की एक गंभीर जटिलता फिमोसिस है, एक रोग संबंधी स्थिति जिसमें लिंग का सिर कठिनाई से खुलता है या बिल्कुल नहीं खुलता है। क्रोनिक 6एलानोपोस्टहाइटिस के साथ, फिमोसिस के साथ, लिंग का कैंसर विकसित हो सकता है।
उपचार एवं रोकथाम
चूंकि अक्सर यह सूजन संबंधी बीमारी महिलाओं में योनि के माइक्रोफ्लोरा के उल्लंघन से जुड़ी होती है, इसलिए स्त्री रोग विशेषज्ञ द्वारा उसकी जांच की जानी चाहिए: "योनि माइक्रोबायोसेनोसिस का अध्ययन" नामक एक विश्लेषण करें। अन्यथा, मूत्र रोग विशेषज्ञ द्वारा नियमित निवारक जांच और स्वच्छता मानकों का अनुपालन एक आदमी को चमड़ी और लिंग के सिर की सूजन की समस्याओं से राहत देगा।
दिन में कम से कम एक बार, चमड़ी को हिलाते हुए, लिंग के सिर को गर्म पानी से, अधिमानतः साबुन से अच्छी तरह धोना आवश्यक है। यदि सूजन के लक्षण दिखाई देते हैं, तो एंटीसेप्टिक समाधान (मिरामिस्टिन या क्लोरहेक्सिडिन) का उपयोग किया जाना चाहिए। 1 सप्ताह तक, स्वच्छता प्रक्रियाओं के बाद, लिंग का उपचार दिन में कई बार किया जाना चाहिए। किसी भी परिस्थिति में पोटेशियम परमैंगनेट, आयोडीन या अल्कोहल का उपयोग न करें, क्योंकि ये पदार्थ केवल जलन बढ़ाते हैं।
यदि एंटीसेप्टिक्स के लंबे समय तक उपयोग से वांछित प्रभाव नहीं होता है, तो इसका मतलब है कि लिंग की त्वचा और श्लेष्म झिल्ली की प्रतिरक्षा तेजी से कम हो जाती है। ऐसे में आपको बस किसी विशेषज्ञ की मदद लेने की जरूरत है।
 एपिडीडिमाइटिस एपिडीडिमिस की सूजन है। अक्सर, एपिडीडिमाइटिस एक स्वतंत्र बीमारी नहीं है, बल्कि विभिन्न संक्रामक रोगों की जटिलता है। कभी-कभी यह एक सामान्य संक्रामक रोग (फ्लू, निमोनिया, टॉन्सिलिटिस) की जटिलता होती है, लेकिन अधिकतर यह जननांग अंगों की पुरानी सूजन संबंधी बीमारियों में होती है जो एसटीआई के कारण होती हैं: मूत्रमार्गशोथ, प्रोस्टेटाइटिस या वेसिकुलिटिस - वीर्य पुटिकाओं की सूजन। इसके अलावा, एपिडीडिमाइटिस की उपस्थिति को अंडकोश, पेरिनेम, श्रोणि के अंगों की चोटों के साथ-साथ श्रोणि क्षेत्र में जमाव से बढ़ावा मिलता है।
एपिडीडिमाइटिस एपिडीडिमिस की सूजन है। अक्सर, एपिडीडिमाइटिस एक स्वतंत्र बीमारी नहीं है, बल्कि विभिन्न संक्रामक रोगों की जटिलता है। कभी-कभी यह एक सामान्य संक्रामक रोग (फ्लू, निमोनिया, टॉन्सिलिटिस) की जटिलता होती है, लेकिन अधिकतर यह जननांग अंगों की पुरानी सूजन संबंधी बीमारियों में होती है जो एसटीआई के कारण होती हैं: मूत्रमार्गशोथ, प्रोस्टेटाइटिस या वेसिकुलिटिस - वीर्य पुटिकाओं की सूजन। इसके अलावा, एपिडीडिमाइटिस की उपस्थिति को अंडकोश, पेरिनेम, श्रोणि के अंगों की चोटों के साथ-साथ श्रोणि क्षेत्र में जमाव से बढ़ावा मिलता है।
एक विशेष मामला नसबंदी के परिणामस्वरूप एपिडीडिमाइटिस की घटना है - वास डेफेरेंस को बांधने या हटाने के लिए एक सर्जिकल ऑपरेशन। इस मामले में, अंडकोष में बनने वाले शुक्राणु को घुलने, उपांगों में जमा होने और सूजन पैदा करने का समय नहीं मिलता है।
यह बीमारी या तो तीव्र या पुरानी हो सकती है, हालांकि एपिडीडिमाइटिस का पुराना रूप अपेक्षाकृत दुर्लभ है।
लक्षण
रोग की शुरुआत तीव्र होती है: अंडकोश का आकार बढ़ जाता है, इसके एक हिस्से में तेज दर्द दिखाई देता है, जो चलने पर तेज हो जाता है। धीरे-धीरे, दर्द कमर, पेरिनेम और कभी-कभी त्रिक और काठ की रीढ़ तक भी फैल जाता है। अंडकोश का प्रभावित भाग बड़ा हो जाता है, इसकी त्वचा लाल हो जाती है और सूजन के कारण अपनी परतें खो देता है। उसी समय, रोगी के शरीर का तापमान 38-39 C तक बढ़ जाता है, और सूजन संबंधी बीमारी के सामान्य लक्षण प्रकट होते हैं: कमजोरी, सिरदर्द, भूख न लगना। एपिडीडिमिस बड़ा हो जाता है, सघन हो जाता है और छूने पर तेज दर्द होता है।
जटिलताओं
यदि इलाज नहीं किया जाता है, तो कुछ दिनों के बाद एपिडीडिमिस में सूजन की प्रक्रिया से अंडकोष का दमन हो सकता है। उसी समय, रोगी की स्थिति तेजी से बिगड़ती है: उसे बुखार होता है, अंडकोश की त्वचा चमकदार हो जाती है, छूने पर सूजन और तेज दर्द होता है।
एपिडीडिमाइटिस की एक और जटिलता अंडकोष में सूजन का स्थानांतरण और तीव्र ऑर्काइटिस का विकास है। लंबे समय तक, यह सूजन प्रक्रिया प्रकट होती है संयोजी ऊतकऔर, परिणामस्वरूप, शुक्राणु के लिए एपिडीडिमिस में रुकावट की घटना।
इलाज
एपिडीडिमाइटिस के हल्के रूपों का उपचार घर पर संभव है। जटिलताओं का खतरा होने पर ही अस्पताल में भर्ती किया जाता है।
रोगी को सख्त बिस्तर पर आराम करना चाहिए। अंडकोश की गतिहीनता सुनिश्चित करने के लिए, इसे एक निश्चित, ऊंचा स्थान दिया जाता है (एक लुढ़का हुआ तौलिया का उपयोग करके या एक विशेष समर्थन पट्टी - एक जॉकस्ट्रैप या तैराकी चड्डी पहनकर)। उपचार की पूरी अवधि के दौरान, आपको ऐसे आहार का पालन करना चाहिए जिसमें मसालेदार और तले हुए खाद्य पदार्थों के साथ-साथ किसी भी मादक पेय के सेवन से पूरी तरह परहेज करना शामिल है। बहुत सारे तरल पदार्थ पीना आवश्यक है, औषधीय पौधों के साथ फलों के पेय और चाय का उपयोग करने की सलाह दी जाती है।
इस बीमारी के नाम का महामारी से कोई लेना-देना नहीं है और यह लैटिन शब्द एपिडिमिस से आया है, जिसका अर्थ है "एपिडीडिमिस"।
तीव्र एपिडीडिमिस के लिए, ठंड के स्थानीय अनुप्रयोग का संकेत दिया जाता है: अंडकोश या भोजन पर ठंडा सेक (सत्र अवधि 1-2 घंटे, कम से कम 30 मिनट का ब्रेक)।
स्थायी सकारात्मक प्रभाव प्राप्त करने के लिए, अंतर्निहित बीमारी का इलाज करना आवश्यक है, जिसकी जटिलता एपिडीडिमाइटिस है। एंटीबायोटिक्स, सूजन-रोधी और अवशोषित करने योग्य दवाएं, एंजाइम और विटामिन निर्धारित हैं। जब एपिडीडिमिस में तीव्र सूजन प्रक्रिया कम हो जाती है, तो अंडकोश और फिजियोथेरेपी पर थर्मल प्रक्रियाओं का उपयोग किया जाता है।
जब एपिडीडिमिस का दमन विकसित होता है, तो गंभीर मामलों में फोड़े को खोलने और निकालने के लिए एक ऑपरेशन किया जाता है, एपिडीडिमेक्टॉमी (एपिडीडिमिस को हटाना)।
क्रोनिक एपिडीडिमाइटिस
क्रोनिक एपिडीडिमाइटिस आमतौर पर विशिष्ट सूजन संबंधी बीमारियों (सिफलिस, तपेदिक) के साथ या किसी व्यक्ति की सर्जिकल नसबंदी के बाद विकसित होता है। विशिष्ट लक्षण: अंडकोष में लगातार या समय-समय पर दर्द, खासकर चलते समय; शरीर के तापमान में 37 डिग्री सेल्सियस तक नियमित वृद्धि; एपिडीडिमिस सघन हो जाता है और छूने पर दर्द होता है।
क्रोनिक एपिडीडिमाइटिस अक्सर द्विपक्षीय होता है। इस मामले में, एपिडीडिमिस (वैस डिफेरेंस की अचालकता) के द्विपक्षीय विनाश की उच्च संभावना है, जो अक्सर बांझपन की ओर ले जाती है।
क्रोनिक एपिडीडिमाइटिस का उपचार लंबा होता है, जिसमें स्थानीय उपचार और फिजियोथेरेप्यूटिक प्रक्रियाओं पर जोर दिया जाता है। यदि रूढ़िवादी चिकित्सा सकारात्मक परिणाम नहीं देती है और जटिलताएं विकसित होती हैं, तो वे एपिडीडिमेक्टोमी का सहारा लेते हैं।
रोकथाम
एपिडीडिमाइटिस की रोकथाम में जननांग अंगों की पुरानी सूजन संबंधी बीमारियों का समय पर उपचार शामिल है, मुख्य रूप से पुरानी मूत्रमार्गशोथ और प्रोस्टेटाइटिस।
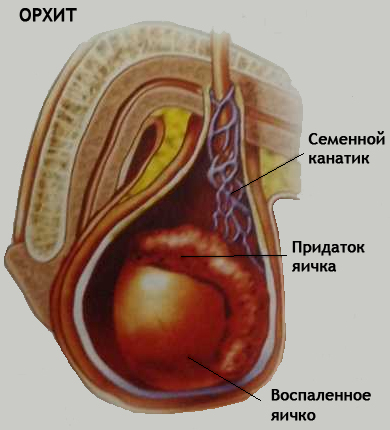 अंडकोष की सूजन कहा जाता है। एक नियम के रूप में, ऑर्काइटिस एक स्वतंत्र बीमारी नहीं है, बल्कि विभिन्न संक्रामक रोगों की जटिलता है: कण्ठमाला, इन्फ्लूएंजा, स्कार्लेट ज्वर, चिकन पॉक्स, निमोनिया। लेकिन अक्सर, ऑर्काइटिस छिपे हुए संक्रमण (मूत्रमार्गशोथ, प्रोस्टेटाइटिस, वेसिकुलिटिस या एपिडीडिमाइटिस) के कारण होने वाली सूजन संबंधी बीमारियों की पृष्ठभूमि के खिलाफ विकसित होता है। इस मामले में, वृषण चोटें भी एक गंभीर उत्तेजक कारक के रूप में काम कर सकती हैं।
अंडकोष की सूजन कहा जाता है। एक नियम के रूप में, ऑर्काइटिस एक स्वतंत्र बीमारी नहीं है, बल्कि विभिन्न संक्रामक रोगों की जटिलता है: कण्ठमाला, इन्फ्लूएंजा, स्कार्लेट ज्वर, चिकन पॉक्स, निमोनिया। लेकिन अक्सर, ऑर्काइटिस छिपे हुए संक्रमण (मूत्रमार्गशोथ, प्रोस्टेटाइटिस, वेसिकुलिटिस या एपिडीडिमाइटिस) के कारण होने वाली सूजन संबंधी बीमारियों की पृष्ठभूमि के खिलाफ विकसित होता है। इस मामले में, वृषण चोटें भी एक गंभीर उत्तेजक कारक के रूप में काम कर सकती हैं।
रोग का कोर्स तीव्र या दीर्घकालिक हो सकता है।
तीव्र ऑर्काइटिस
तीव्र ऑर्काइटिस अंडकोष में 6oli की उपस्थिति के साथ शुरू होता है, जो पेरिनेम या त्रिकास्थि के कमर तक फैलता है। प्रभावित हिस्से पर अंडकोश 2 गुना या उससे अधिक बढ़ जाता है। उसकी त्वचा चिकनी, छूने पर गर्म और लाल हो जाती है। सूजे हुए अंडकोष का आकार भी बढ़ जाता है और उसे छूने से बहुत दर्द होता है।
तीव्र ऑर्काइटिस की मुख्य जटिलता अंडकोष का संभावित दमन है और, परिणामस्वरूप, बांझपन का विकास। इसलिए, यदि दमन विकसित होने की थोड़ी सी भी संभावना हो, तो रोगी को अस्पताल में भर्ती कराया जाना चाहिए।
तीव्र ऑर्काइटिस अक्सर अंतर्निहित बीमारी के उपचार के साथ अपने आप ठीक हो जाता है। हालाँकि, अंडकोश को एक निश्चित स्थिति देने के साथ-साथ ठंड के स्थानीय अनुप्रयोग के लिए जॉकस्ट्रैप या ब्रीफ पहनना आवश्यक है। तीव्र सूजन प्रक्रिया के उन्मूलन के बाद, फिजियोथेरेप्यूटिक उपचार किया जाता है।
तीव्र ऑर्काइटिस की एक अधिक गंभीर जटिलता संभव है - एक फोड़ा (प्यूरुलेंट सूजन) का विकास। इस मामले में, अस्पताल में भर्ती होना आवश्यक है: अस्पताल में अंडकोष को खोला और सूखा दिया जाता है। बहुत कम ही, सबसे गंभीर मामलों में, जब वृषण ऊतक मवाद के साथ पूरी तरह से पिघल जाता है, तो एकतरफा ऑर्किएक्टोमी की जाती है - अंडकोष को हटाना। अंडकोश की किसी भी चोट के लिए, मूत्र रोग विशेषज्ञ से परामर्श अवश्य लें।
क्रोनिक ऑर्काइटिस
क्रोनिक ऑर्काइटिस जननांग प्रणाली (प्रोस्टेटाइटिस, मूत्रमार्गशोथ, वेसिकुलिटिस) की पुरानी सूजन संबंधी बीमारियों की जटिलता के रूप में विकसित हो सकता है या तीव्र ऑर्काइटिस के अनुचित या अपर्याप्त उपचार के कारण हो सकता है। इस मामले में एकमात्र लक्षण छूने पर अंडकोष में कुछ दर्द होता है। रोग के बढ़ने पर चलने पर अंडकोष में दर्द होने लगता है।
क्रोनिक ऑर्काइटिस अंडकोष के स्रावी कार्य में कमी की ओर जाता है और, तीव्र की तुलना में बहुत अधिक बार, बांझपन का कारण बन सकता है। इसका इलाज काफी लंबा और श्रमसाध्य है, इसे किसी विशेषज्ञ की देखरेख में ही किया जाता है। इस मामले में, अंतर्निहित बीमारी का उपचार चिकित्सा का एक अनिवार्य घटक होना चाहिए। जीवाणुरोधी दवाओं का कोर्स लेना सक्रिय रूप से फिजियोथेरेप्यूटिक प्रक्रियाओं के साथ जोड़ा जाता है। यदि लंबे समय तक ध्यान देने योग्य प्रभाव प्राप्त करना संभव नहीं है, तो एकतरफा ऑर्किएक्टोमी की जाती है।
रोकथाम
ऑर्काइटिस की रोकथाम में जननांग प्रणाली की तीव्र और पुरानी सूजन संबंधी बीमारियों का समय पर उपचार शामिल है।
प्रोस्टेटाइटिस एक ऐसी बीमारी है जो प्रोस्टेट स्राव के प्रयोगशाला परीक्षणों में कुछ शिकायतों और सूजन के लक्षणों की उपस्थिति से होती है। प्रोस्टेटाइटिस के प्रेरक एजेंटों में प्रमुख बैक्टीरिया एस्चेरिचिया कोली हैं। वे एसटीआई रोगजनकों की तुलना में बहुत अधिक बार इस बीमारी का कारण बनते हैं।
जोखिम
- शरीर का दीर्घकालिक हाइपोथर्मिया
- मूत्राशय खाली होने में देरी होना
- यौन क्रियाकलाप की अतालता (अनियमितता)।
- इपोडायनेमिया (गतिहीन जीवन शैली)
- जननांग प्रणाली के सहवर्ती रोग
- बुरी आदतें (धूम्रपान, शराब)
 लक्षण
लक्षण
कई अलग-अलग लक्षणों में से, सबसे आम सामान्य प्रकृति के लक्षण हैं: बढ़ती चिड़चिड़ापन, सुस्ती, थकान, भूख न लगना, चिंता और प्रदर्शन में उल्लेखनीय कमी। विशिष्ट लक्षण भी आवश्यक रूप से मौजूद होते हैं: मूत्र संबंधी विकार, बार-बार पेशाब आना, पेशाब के दौरान दर्द और पेरिनेम, कमर क्षेत्र, अंडकोश, ग्लान्स लिंग में लगातार दर्द होना। दर्दनाक संवेदनाएँजननांग क्षेत्र में - प्रोस्टेटाइटिस का एक अपरिहार्य साथी।
लेकिन रोगियों के लिए यौन रोग को सहना विशेष रूप से कठिन होता है, जो इस बीमारी के साथ हमेशा मौजूद रहता है, क्योंकि वे प्रोस्टेट ग्रंथि और पैल्विक अंगों में सूजन और संक्रामक घटनाओं का परिणाम होते हैं। सबसे पहले, शीघ्रपतन प्रकट होता है, फिर स्तंभन घटक कमजोर हो जाता है, संभोग के दौरान संभोग की गंभीरता तेजी से मिट जाती है, जिसके बाद कामेच्छा कमजोर हो जाती है। असफलताओं के परिणामस्वरूप, एक आदमी में यौन अंतरंगता का डर विकसित हो सकता है और आत्म-संदेह विकसित हो सकता है। और यह, बदले में, बढ़ती चिड़चिड़ापन और न्यूरोसिस के उद्भव की ओर जाता है।
तीव्र और जीर्ण प्रोस्टेटाइटिस
तीव्र और क्रोनिक बैक्टीरियल प्रोस्टेटाइटिस हैं। तीव्र प्रोस्टेटाइटिस में, एक नियम के रूप में, ऊपर सूचीबद्ध लक्षणों के अलावा, शरीर का तापमान बढ़ जाता है, और शौच के दौरान मलाशय में दर्द होता है। प्यूरुलेंट सूजन के चरण में, फोड़े का सहज खुलना और मूत्रमार्ग या मलाशय से मवाद का रिसाव संभव है।
तीव्र प्रोस्टेटाइटिस के लिए आमतौर पर अस्पताल में भर्ती होने की आवश्यकता नहीं होती है और एंटीबायोटिक दवाओं से इसका सफलतापूर्वक इलाज किया जा सकता है, लेकिन कुछ मामलों में सर्जरी आवश्यक होती है। समय पर डॉक्टर को न दिखाने से गंभीर परिणाम हो सकते हैं: आसपास के अंगों और ऊतकों में संक्रमण का फैलना, सेप्सिस (रक्त विषाक्तता) की घटना, बीमारी पुरानी हो जाना, जिससे जननांग अंगों की महत्वपूर्ण शिथिलता हो सकती है - नपुंसकता और बांझपन.
क्रोनिक प्रोस्टेटाइटिस एक ऐसी बीमारी है जो लंबे समय तक चलने और लगातार होने वाली पुनरावृत्ति की विशेषता है। इसका गंभीर परिणाम प्रोस्टेट ग्रंथि में निशान और संयोजी ऊतक का निर्माण होता है, जिससे अंग सिकुड़ जाता है और परिणामस्वरूप, पेशाब में बाधा, मूत्राशय, गुर्दे और मूत्रवाहिनी की स्थिति खराब हो जाती है। और बुढ़ापे में, यह आमतौर पर प्रोस्टेटिक हाइपरप्लासिया के साथ होता है।
क्रोनिक प्रोस्टेटाइटिस का उपचार
क्रोनिक प्रोस्टेटाइटिस से पूरी तरह ठीक होना बेहद मुश्किल है। पूर्वानुमान रोग की अवधि और प्रोस्टेट ग्रंथि में शारीरिक और कार्यात्मक परिवर्तनों की डिग्री जैसे कारकों पर निर्भर करता है। इसलिए, समय पर डॉक्टर से परामर्श करना और उसकी सभी सिफारिशों का सावधानीपूर्वक पालन करना बेहद जरूरी है।
क्रोनिक प्रोस्टेटाइटिस का उपचार व्यापक होना चाहिए और प्रत्येक रोगी में लक्षणों की विशेषताओं के आधार पर व्यक्तिगत रूप से निर्धारित किया जाना चाहिए। इस मामले में, जीवाणुरोधी दवाओं, विटामिन, फिजियोथेरेप्यूटिक प्रक्रियाओं और शारीरिक व्यायाम का उपयोग किया जाता है।
रोकथाम
प्रोस्टेटाइटिस की रोकथाम में इसके विकास को प्रभावित करने वाले कारकों को अधिकतम रूप से समाप्त करना शामिल है। यह पैल्विक अंगों में रक्त परिसंचरण के ठहराव और प्रोस्टेट ग्रंथि में स्राव के ठहराव की रोकथाम है, साथ ही पड़ोसी अंगों में सूजन प्रक्रियाओं का समय पर और व्यापक उपचार है।
क्रोनिक प्रोस्टेटाइटिस 30 वर्ष से अधिक उम्र के 30% से अधिक पुरुषों में पाया जाता है
यौन जीवन की लय को सामान्य करना बहुत महत्वपूर्ण है। संभोग की अनुशंसित संख्या और अवधि के लिए एक औसत शारीरिक मानदंड है: 20 से 45 वर्ष की आयु के पुरुषों के लिए - योनि में लिंग के प्रवेश के बाद 3-5 मिनट की औसत अवधि के साथ प्रति सप्ताह 2-3 कार्य। यह ध्यान रखना महत्वपूर्ण है कि पर्याप्त इच्छा के बिना, कृत्रिम रूप से यौन कृत्यों की संख्या बढ़ाना, केवल पुरुष को नुकसान पहुंचाएगा, क्योंकि इससे प्रोस्टेट ग्रंथि में रक्त परिसंचरण भी खराब हो जाएगा।
इसके अलावा, हम पाठकों का विशेष ध्यान मादक पेय पदार्थों के दुरुपयोग की अस्वीकार्यता की ओर आकर्षित करना चाहेंगे, क्योंकि शराब के सेवन से शिरापरक बहिर्वाह तेजी से बिगड़ जाता है, जो कंजेस्टिव प्रोस्टेटाइटिस के विकास का कारण बनता है। इसके अलावा, मजबूत पेय के व्यवस्थित सेवन से पुरुष सेक्स हार्मोन का स्तर काफी कम हो जाता है और यौन कमजोरी आ जाती है।
आधुनिक चिकित्सा में, "प्रोस्टेटाइटिस" की अवधारणा की व्यापक रूप से व्याख्या की जाती है: इसमें न केवल बैक्टीरियल प्रोस्टेटाइटिस, बल्कि प्रोस्टेटोडोनिया भी शामिल है - क्रोनिक पेल्विक दर्द का एक गैर-भड़काऊ सिंड्रोम

पुरुष रोगों को हमेशा से एक नाजुक समस्या माना गया है। एक नियम के रूप में, पुरुष अविश्वसनीय धैर्य दिखाते हैं, अपने दम पर समस्या से छुटकारा पाने की कोशिश करते हैं और किसी विशेषज्ञ के पास जाने में देरी करते हैं, जो स्वास्थ्य और जीवन दोनों के लिए बहुत खतरनाक है।
गिर जाना
पुरुषों में होने वाली सभी बीमारियों को कई श्रेणियों में बांटा गया है:
- रोग जो सूजन का कारण बनते हैं;
- पुरुष अंगों की संरचना में गड़बड़ी;
- रसौली;
- विभिन्न चोटें.
पुरुष जननांग अंगों के रोग विकासात्मक विकारों, हार्मोनल असंतुलन आदि से जुड़े हो सकते हैं। कुछ दवाएँ लेना, बाधित संभोग, बुरी आदतें बांझपन आदि जैसी बीमारियों के विकास के लिए उत्तेजक कारक हैं। चिंताजनक लक्षण वृद्ध और युवा दोनों पुरुषों में देखे जा सकते हैं। उनके प्रकट होने के मुख्य कारणों में शारीरिक गतिविधि की कमी, असंयमित यौन जीवन, खराब पोषण और स्व-दवा शामिल हैं।
जननांग अंगों की त्वचा काफी पतली होती है और इसे विशेष देखभाल की आवश्यकता होती है। स्वच्छता की कमी के कारण रुकावट हो सकती है वसामय ग्रंथियांजिसके परिणामस्वरूप उनमें अतिरिक्त स्राव जमा हो जाता है। इस स्थिति में संक्रमण का खतरा बढ़ जाता है।
पुरुष अंगों की त्वचा पर कई तरह की बीमारियाँ विकसित हो सकती हैं। उनमें से लगभग सभी अनिवार्य रूप से भड़काऊ प्रतिक्रियाओं का कारण बनते हैं। धब्बे और बदली हुई त्वचा का रंग त्वचाशोथ, कैंडिडिआसिस या साधारण एलर्जी का संकेत दे सकता है। गांठें जो त्वचा के ऊपर दिखाई देती हैं और खुजली के साथ होती हैं, लाइकेन या खुजली का संकेत हैं। अक्सर, पुरुष थ्रश, हर्पीस और एलर्जी जैसी यौन संचारित बीमारियों से पीड़ित होते हैं।
- थ्रश
इस रोग की विशेषता खुजली, लालिमा, जलन और चमड़ी में सूजन है। कभी-कभी सफेद कोटिंग संभव है। इसकी पहचान भूरे-सफ़ेद स्राव के साथ पनीर जैसी स्थिरता और पेशाब करने में समस्या जैसे लक्षणों से होती है।
- हरपीज
हर्पीस वायरस टाइप 2 के कारण होने वाली एक पुरानी बीमारी। मुख्य लक्षणों में सूजन, गंभीर खुजली और दर्द और पारदर्शी सामग्री वाले कई फफोले का दिखना शामिल हैं। बाद में उनकी जगह पर छाले उभर आते हैं। एक नियम के रूप में, रोग तब प्रकट होता है जब प्रतिरक्षा प्रणाली कमजोर हो जाती है।
- बालनोपोस्टहाइटिस
जब संक्रामक रोगजनक चमड़ी में प्रवेश करते हैं, तो सूजन शुरू हो जाती है - बालनोपोस्टहाइटिस। थेरेपी बीमारी के कारण पर निर्भर करती है और एंटीफंगल, जीवाणुरोधी या एंटीवायरल हो सकती है।

दाने की प्रकृति और खतरा केवल एक डॉक्टर ही निर्धारित कर सकता है। ज्यादातर मामलों में, निदान के लिए जांच पर्याप्त नहीं होती है, इसलिए रोगी को व्यापक जांच और नमूनों के लिए भेजा जाता है।
- एलर्जी
पुरुष अंगों की त्वचा पर होने वाली एलर्जी प्रतिक्रिया आमतौर पर डिटर्जेंट या कंडोम के उपयोग से जुड़ी होती है। और इसके लक्षण हर्पीस की क्लिनिकल तस्वीर से काफी मिलते-जुलते हैं।
वे कड़ी मेहनत, बहुत अधिक खेल, सार्वजनिक स्नानघर में जाने के साथ-साथ अत्यधिक पसीना और खराब स्वच्छता के कारण होते हैं। यौन संपर्क के माध्यम से संक्रमण संभव है जब साथी सुरक्षात्मक उपकरणों का उपयोग नहीं करते हैं।

फंगल रोग खुजली, चकत्ते, लिंग के सिर पर प्लाक बनना और पेशाब करने में दर्द जैसे लक्षणों से प्रकट होते हैं।
सूजन संबंधी बीमारियाँ
शरीर में संक्रमण के कारण होने वाले पुरुष यौन रोगों में ये हैं:
- एपिडीडिमाइटिस और ऑर्काइटिस अंडकोष की सूजन हैं।
- - मूत्रमार्ग को प्रभावित करने वाली एक सूजन प्रक्रिया।
- प्रोस्टेटाइटिस प्रोस्टेट ग्रंथि को प्रभावित करने वाली बीमारी है।
- बालनोपोस्टहाइटिस चमड़ी और लिंग की सूजन है।
सबसे आम बीमारी प्रोस्टेटाइटिस है। यह रोग जीवाणु मूल का है और इसके दो रूप हैं - तीव्र और जीर्ण। यह निम्नलिखित लक्षणों के साथ स्वयं प्रकट होता है:
- सेक्स के दौरान असुविधा;
- मल त्याग के दौरान गुदा में असुविधा;
- गर्मी;
- इरेक्शन की समस्या.
जननांग अंगों की सूजन संबंधी बीमारियाँ अन्य भागों में फैल सकती हैं, इसलिए समय पर चिकित्सा देखभाल बहुत महत्वपूर्ण है।
इस समूह में वे बीमारियाँ शामिल हैं जो सेक्स के दौरान फैलती हैं। दिलचस्प बात यह है कि महिलाओं में लक्षण अधिक स्पष्ट होते हैं, जबकि पुरुषों में वे नगण्य होते हैं। यही कारण है कि मजबूत सेक्स के प्रतिनिधियों को डॉक्टर के पास जाने की कोई जल्दी नहीं है।
तीस से अधिक विभिन्न बैक्टीरिया और वायरस हैं जो सेक्स के दौरान शरीर में प्रवेश कर सकते हैं। सबसे आम बीमारियों में सिफलिस, गोनोरिया, हेपेटाइटिस बी, हर्पीस आदि शामिल हैं। जो पुरुष बिना कंडोम के सेक्स करना पसंद करते हैं या जिनके कई पार्टनर होते हैं, उन्हें संक्रमण का सबसे बड़ा खतरा होता है। पुरुषों में जननांग अंग के रोगों के लक्षण इस प्रकार हैं:
- अप्रिय निर्वहन;
- खुजली और असहनीय जलन;
- पेशाब करते समय दर्द;
- लालपन।

प्रत्येक पुरुष को यह समझना चाहिए कि यौन संचारित संक्रमण अक्सर बांझपन का कारण बनते हैं। इसके अलावा, वे प्रतिरक्षा कार्यों को प्रभावित करते हैं और आंतरिक अंगों के विकास और सूजन को बढ़ावा देते हैं। एंटीवायरल दवाओं या एंटीबायोटिक दवाओं का उपयोग करके थेरेपी की जाती है।
मजबूत लिंग में निदान की गई बीमारियों के लिए चिकित्सा व्यापक होनी चाहिए। और सबसे पहले, इसका उद्देश्य एक विशिष्ट बीमारी के प्रेरक एजेंट का मुकाबला करना है। संक्रमण के लिए, एक एंटीबायोटिक की आवश्यकता होती है; एंटीवायरल एजेंट निर्धारित किए जा सकते हैं।
रोगसूचक उपचार अप्रिय लक्षणों को खत्म करने में मदद करता है। रोगी को दर्दनाशक दवाएं और सूजनरोधी दवाएं दी जा सकती हैं। पुरुष अंगों के फंगल रोगों का उपचार गोलियों और मलहम की मदद से किया जाता है - वे लालिमा, खुजली और जलन के अन्य लक्षणों से राहत देते हैं।

रूढ़िवादी उपचार विधियां, जिसमें जीवाणुरोधी और विरोधी भड़काऊ दवाओं का उपयोग शामिल है, पुरुष अंगों के रोगों के उपचार का मुख्य हिस्सा हैं।
रोकथाम
यौन शिक्षा, गर्भ निरोधकों का उपयोग और आकस्मिक संबंधों का बहिष्कार पुरुषों में जननांग अंगों की बीमारियों से बचने में मदद करेगा। संक्रमण के क्रोनिक फॉसी को नजरअंदाज नहीं किया जाना चाहिए - यहां तक कि सामान्य क्षरण भी रोग के विकास का कारण बन सकता है।
भविष्य में यौन रोग से बचने के लिए सहवर्ती रोगों का समय पर इलाज करना बहुत महत्वपूर्ण है। नियमित निवारक जांच से प्रारंभिक चरण में बीमारी की पहचान करने में मदद मिलती है, जिसका तुरंत इलाज किया जा सकता है। इसलिए, यदि आपको खतरनाक लक्षण दिखाई देते हैं, तो आपको एक डॉक्टर से परामर्श लेना चाहिए जो सही निदान करेगा और एक उपचार आहार का चयन करेगा।
यौन संचारित होने वाली विभिन्न बीमारियाँ आज काफी आम हैं। और यह कई लोगों को डराता है, खासकर अगर अचानक जननांगों पर कुछ गलत पाया जाता है। घबराहट शुरू होती है, स्व-दवा... लेकिन आपको ऐसा नहीं करना चाहिए, क्योंकि किसी भी बीमारी का निदान किसी विशेषज्ञ या वेनेरोलॉजिस्ट द्वारा जांच और आवश्यक परीक्षण पास करने के बाद ही किया जा सकता है। इसलिए, आगे हम उन लक्षणों पर गौर करेंगे जिन पर आपको ध्यान देना चाहिए, और यदि मौजूद हैं, तो आपको चिकित्सा सहायता लेनी चाहिए और उचित उपचार का चयन करना चाहिए।
जननांग परिसर्प
सबसे आम यौन संचारित रोगों में से एक जननांग दाद है। यह संक्रमण के दो दिन या दो सप्ताह बाद हो सकता है। घाव की जगह पर एक अजीब झुनझुनी और महत्वपूर्ण खुजली होती है, जिसके बाद छोटे लाल धब्बे बन जाते हैं, जो समय के साथ तरल से भरे हर्पेटिक फफोले में बदल जाते हैं। दाने के आसपास कुछ सूजन होगी, और त्वचा गर्म और काफ़ी लाल हो जाएगी। फिर हैं दर्दनाक संवेदनाएँ, कभी-कभी लिम्फ नोड्स सघन हो जाते हैं।
रोगी को पेशाब करते समय दर्द और सामान्य अस्वस्थता महसूस हो सकती है। जननांगों से विशिष्ट स्राव हो सकता है। पुटिकाओं की ऊपरी सतह पर वायरस जमा हो जाते हैं, जो कुछ दिनों के बाद फट जाते हैं और दर्दनाक अल्सर बन जाते हैं। कुछ समय बाद खुले हुए छाले ठीक हो जाते हैं। गुप्तांगों की सतह के साथ-साथ जांघों और नितंबों की त्वचा पर भी चकत्ते हो सकते हैं।
यदि बीमारी को नजरअंदाज किया जाए और रोग प्रतिरोधक क्षमता कम हो जाए तो प्रोस्टेट कैंसर हो सकता है। जननांग दाद की विशेषता लगातार पुनरावृत्ति होती है, और यह सीधे संपर्क या रक्त के माध्यम से भी बहुत आसानी से फैलता है।
ह्यूमन पेपिलोमावायरस भी एक बहुत ही आम बीमारी है। यह स्वयं को एकल या एकाधिक संरचनाओं के रूप में प्रकट करता है जो मौसा की तरह दिखते हैं। वे जननांगों की सतह पर, साथ ही गुदा के आसपास भी होते हैं। संक्रमण के कुछ हफ़्ते या महीनों बाद ही उन पर ध्यान दिया जा सकता है।
यदि जननांग मस्सों का इलाज नहीं किया जाता है, तो लिंग का कैंसर विकसित हो सकता है। यह रोग बहुत संक्रामक है, और संक्रमण संरचनाओं के सीधे संपर्क के साथ-साथ रक्त के माध्यम से भी होता है।
क्लैमाइडिया
यह रोग क्लैमाइडिया जैसे बैक्टीरिया के कारण होता है। यह कठिन और दर्दनाक पेशाब के साथ-साथ विशिष्ट निर्वहन, कभी-कभी खूनी भी प्रकट होता है।
ट्राइकोमोनिएसिस
यह एक घातक बीमारी है जिसका फिलहाल कोई लक्षण नजर नहीं आता। यह कुछ खुजली और जलन और लिंग के सिर पर दाने जैसे धब्बों की उपस्थिति के रूप में प्रकट होता है। विशिष्ट निर्वहन भी हो सकता है।
यूरियाप्लाज्मोसिस, माइकोप्लाज्मोसिस
यह स्वयं को विशिष्ट श्लेष्म स्राव के रूप में प्रकट करता है। यदि समय पर उपचार शुरू नहीं किया गया, तो प्रोस्टेट ग्रंथि, साथ ही एपिडीडिमिस में एक सूजन प्रक्रिया विकसित हो सकती है।
गार्डनरेलोसिस
यह जननांग क्षेत्र में विशिष्ट स्राव, जलन और खुजली के साथ-साथ संभोग के दौरान अप्रिय और कभी-कभी दर्दनाक संवेदनाओं के रूप में प्रकट होता है। एक लंबी बीमारी विभिन्न सूजन प्रक्रियाओं को जन्म दे सकती है।
कैंडिडिआसिस
एक काफी सामान्य कवक रोग, जिसके लक्षणों में लिंग-मुण्ड के क्षेत्र में खुजली, जलन और लालिमा शामिल है। अंतरंगता के दौरान असुविधा हो सकती है। यह रोग अक्सर स्पर्शोन्मुख होता है, लेकिन फिर भी अनिवार्य उपचार की आवश्यकता होती है।
बालों के क्षेत्र में महत्वपूर्ण खुजली और ध्यान देने योग्य लालिमा होती है। एक आवर्धक कांच का उपयोग करके, आप छोटे कीड़े देख सकते हैं जो अपनी संरचना में केकड़े के समान होते हैं। यदि समस्या को नजरअंदाज किया जाता है, तो जूँ शरीर के अन्य हिस्सों में भी फैल सकती हैं जो बालों से भारी रूप से ढके होते हैं।
उपदंश
सबसे गंभीर यौन संचारित रोगों में से एक। पहले लक्षण संक्रमण के एक सप्ताह या तीन से साढ़े तीन महीने बाद भी दिखाई देते हैं। वायरस के प्रवेश स्थल पर एक दर्द रहित गठन होता है, जिसे चेंक्र कहा जाता है। यह एक खुले घाव जैसा दिखता है जो मांस के रंग का या लाल रंग का होता है। कुछ हफ़्ते या एक महीने के बाद, चेंक्र गायब हो जाता है। फिर सिफलिस दूसरे चरण में प्रवेश करता है - त्वचा पर चकत्ते दिखाई देते हैं, और जननांगों और/या मुंह में अल्सर बन जाते हैं।
रोगी को सिरदर्द, लालिमा और गले में खराश की शिकायत होती है, उसे बुखार हो जाता है और उसकी आँखें काफ़ी लाल हो जाती हैं। लेकिन ये लक्षण कुछ ही हफ्तों में गायब भी हो जाते हैं। रोग एक अव्यक्त अवस्था में प्रवेश करता है और किसी भी तरह से प्रकट नहीं होता है, हालांकि समय-समय पर पुनरावृत्ति हो सकती है। सिफलिस का तृतीयक रूप सभी महत्वपूर्ण प्रणालियों और अंगों के गंभीर विकारों से प्रकट होता है। त्वचा गांठों और उभारों से ढक जाती है।
जननांग क्षेत्र में अप्रिय संवेदनाएं हमेशा यौन संचारित रोगों के कारण नहीं होती हैं। उदाहरण के लिए, पेरिनेम में दर्द या असुविधा, साथ ही दर्दनाक और बार-बार पेशाब आना गैर-विशिष्ट मूत्रमार्गशोथ या प्रोस्टेटाइटिस का संकेत दे सकता है। इसके अलावा, समय पर निदान और सभी चिकित्सीय नुस्खों के अनुपालन के अधीन, इन दोनों बीमारियों का सफलतापूर्वक इलाज किया जा सकता है।
और किसी भी स्थिति में आपको स्व-निदान और स्व-दवा में संलग्न नहीं होना चाहिए। यदि कोई अप्रिय या अस्वाभाविक लक्षण दिखाई दें, तो चिकित्सा सहायता लें। जांच और आवश्यक परीक्षण पास करने के बाद ही निदान किया जा सकता है। याद रखें कि उपचार के पारंपरिक तरीके अच्छे हैं, लेकिन यह 21वीं सदी है और इसलिए इसकी उपलब्धियों का उपयोग न करना भी सही नहीं है। इसलिए अपने डॉक्टर द्वारा बताई गई दवाएँ लें और उपचार के पूरक के रूप में पारंपरिक व्यंजनों के उपयोग पर उनसे सहमत हों।






